Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 2602
Lehetséges Susac-szindróma? – esetismertető
A Susac-szindróma az agy, a belsőfül és a retina elágazó ereinek kapillárisait érintő, ritka microangiopathia. Etiológiája ismeretlen, patogenezisében endothelsejtek elleni antitestképződést feltételeznek. Jellemzően fiatal és középkorú nőknél fordul elő. Klinikailag szubakut encephalopathia, halláskárosodás és látászavar triásza jellemzi. Emellett migrénszerű fejfájás, diffúz és multifokális neurológiai tünetek tarkíthatják a klinikai képet. Imagisztikai sajátossága a corpus callosum területén ábrázolódó apró, multifokális, „hógolyószerű” elváltozás. Központi idegrendszeri demyelinisatiós betegségek és ismeretlen eredetű többszörös agyi infarktusok esetén differenciáldiagnosztikai kihívást jelenthet. Ritka előfordulása, a hosszabb ideig nem teljes klinikai kép késlelteti a helyes diagnózis megállapítását. Egy 65 éves nőbeteg esetét ismertetjük, akinél 30 éves korában, szülést követően kétoldali, ismétlődő látáskárosodás miatt sclerosis multiplex diagnózisa merült fel. Néhány évvel később a tünetekhez szubakut kezdetű, kétoldali súlyos halláskárosodás, hangulati ingadozás, személyiségzavar, fejfájás és egyensúlyzavar társult. A beteg neurológiai tünetei, a típusos sclerosis multiplexre nem jellemző kórlefolyás és az imagisztikai elváltozások a lehetséges Susac-szindróma kritériumainak is megfelelnek, és a diagnózis újragondolását teszik szükségessé. Az eset kapcsán tárgyaljuk a szindróma klinikai és képalkotói jellemzőit, kivizsgálási módozatait, kezelését.
Neuroborreliosis által okozott kisérvasculitis diagnózisa és komplex kezelése
Bevezetés: A neuroborreliosis a Lyme-kór korai vagy késői szövődménye, ami a fertőzöttek 10-15%-ában alakul ki a B. burgdorferi hematogén vagy közvetlenül a perifériás, illetve agyidegek mentén történő terjedése révén. A korai stádiumban lymphocytás meningitis, agyidegtünetek, polyradiculopathia, a késői stádiumban myelitis, ritkán encephalitis jelentkezhet. Központi idegrendszeri vasculitis a fertőzöttek 0,3–1%-ában alakul ki, jellemzően a vertebrobasilaris rendszerben. Főként a nagy, de ritkán a kisereket is érinti. Szekunder profilaxisként célzott antibiotikum-terápia alkalmazandó, ezért fontos a fertőzés kimutatása. Módszer: Egy 52 éves férfi beteg esetét mutatjuk be, aki hirtelen kialakult dysarthria, poliglott aphasia, járási és törzsataxia miatt jelentkezett kivizsgálásra. A koponya- MR-vizsgálat által igazolt multiplex ischaemiás laesiók lokalizációja, valamint az emelkedett liquorösszfehérje alapján felmerült kisérvasculitis lehetősége. A beteg állapota egy héten belül romlott, a kontroll-MR-vizsgálat a laesiók számának jelentős növekedését igazolta. HIV, HBV, HCV, HSV1, VZV, Borrelia, lues szűrővizsgálatokat végeztünk, illetve szisztémás autoimmun betegségekben megjelenő autoantitesteket vizsgáltunk (ANA, ANCA, anti-SSA, anti-SSB, anti-DNS, anti-Scl-70, anti- Jo-1, anti-Sm, anti-beta-2-glikoprotein, anti-cardiolipin). B. burgdorferi elleni antitest jelenlétét igazoltunk a szérumban és a liquorban. A liquor-/szérumantitest arány intrathecalis antitestképzést bizonyított. (A többi vizsgálat negatív eredménnyel zárult.) A beteget a terápiás protokollnak megfelelően iv. ceftriaxonnal kezeltük. A beteg állapota a kezelés után tovább romlott, az ismételten elvégzett kontroll-koponya-MR a laesiók számának és méretének progresszióját igazolta. Ekkor immunológus bevonásával per os szteroid- és azathioprinkezelést kezdtünk. A kontroll-MR-vizsgálatok további progressziót igazoltak, ezért rituximabra váltottunk, mely mellett a beteg állapota klinikailag javult, a képalkotó vizsgálatok újabb laesiókat nem mutattak ki. Eredmények: A fenti vizsgálatok alapján neuroborreliosissal összefüggésbe hozható kisérvasculitist állapítottunk meg. Következtetés: Tekintettel arra, hogy a betegség a célzott antibiotikum-kezelést követően is progrediált, felvetjük parainfekciózus immunmediált patomechanizmus lehetőségét.
Paraneoplasia talaján kialakult myelopathia esete
Bevezetés: A malignus térfoglalásokhoz társuló, központi idegrendszert károsító paraneoplasias kórképek változatosak. Az immunmediált folyamatot a daganat által expresszált proteinek triggerelik. A specifikus antineuralis antitestek kimutatása megerősíti az etiológiát, de hiányuk nem zárja ki a folyamatot. Betegek és módszerek: 73 éves nő tüdőtumorhoz társuló myelitisesetét ismertetjük. Eredmények: Az anamnézisben tonsillectomia, appendectomia és alsó végtagi mélyvénás thrombosis ismert. 2014-ben a pajzsmirigy papillaris carcinomája miatt thyreoidectomiát, majd radiojód-kezelést végeztek. Rendszeres nyomon követés mellett a daganat kiújulására utaló jel nem volt. 2021 májusában mellkas- CT-felvételen a tüdő centrális térfoglalását vetették fel. Átvizsgálás során bronchofiberoszkópiával tumor indirekt jeleit találták, a kefecitológia szövettani eredménye negatív lett. 2021. júniusban haspuffadás, obstipatio, vizeletretenció, járási nehezítettség jelentkezett. A hasi panaszok hátterében a sebész subileust véleményezett. Fizikális vizsgálattal agyidegtünet nem volt, a jobb alsó végtag proximalis hajlító izmaiban latens paresis volt kétoldali pyramisjellel, mindkét alsó végtagon kifejezett ataxiával. Egyoldali segítséggel tudott csak járni. A thoracalis gerinc-MRI-felvétel alapján a Th I–X. csigolya közötti szakaszon myelitis, a Th XI–XII. csigolyaszintben pedig metasztázis lehetőségét vetették fel. A liquor víztiszta és színtelen, normális sejtszám- és glükózszint mellett az összprotein- és az albuminszint-emelkedett volt. A liquor-citopatológia negatív, a szérum-B12- és -folsav-szint normális tartományban volt; a szérumonkoneurális antitestek, az AQP4 és a MOG elleni antitest vizsgálata is negatív eredményű lett. A vírus- és bakteriális szerológia negatív lett vagy korábban átvészelt fertőzést igazolt. Szteroid-lökésterápia mellett a vegetatív panaszok megszűntek, a beteg járása is sokat javult. A Th XI–XII. csigolya magasságában lévő metasztázisra összesen 20 Gy sugárkezelést kapott. CT-vezérelt biopsziát végeztek, a szövettan tüdő-adenocarcinomát igazolt. A szteroid-lökésterápia mellett észlelt átmeneti javulást követően a beteg állapota rosszabbodott, súlyos paraparesis alakult ki vizeletretencióval, járásképtelenné vált. Következtetés: A paraneoplasiás myelopathia a gerincvelői betegségek ritka formája, sokszor a daganat felismerése előtt jelentkezik. Paraneoplasiás myelopathia gyanúja esetén tumorkutatást kell végezni. A tumor adekvát kezelése határozza meg a kimenetelt.
Központi idegrendszeri vasculitis gyanújával vizsgált betegek vizsgálati eredményeinek retrospektív feldolgozása (OMIII, 2016–2021)
Bevezetés: A központi idegrendszeri (KIR) közép- és nagyérvasculitisek az intracranialis és nyaki artériák gyulladásával járó betegségek, melyek az érfal megvastagodása miatt az artériák szűkületét vagy elzáródását okozhatják. Ezen vasculitisek leggyakoribb tünete az agyi infarktus, az átmeneti agyi keringési zavar és a fejfájás. A primer KIR-vasculitis kizárólag az intracranialis ereket érinti, eredete ismeretlen. A szekunder KIR-vasculitisben az intracranialis erek gyulladása szisztémás kórkép (például SLE, HSV-fertőzés) részeként alakul ki. Célkitűzés: Az OMIII (korábban OKITI) Neurológiai Osztályán KIR-vasculitis iránydiagnózissal kezelt betegek vizsgálati eredményeinek feldolgozása a differenciáldiagnosztikai algoritmus pontosítása céljából. Módszerek: Az intézetünkben 2016. január és 2021. július között KIR-vasculitis gyanújával vizsgált 46 beteg vizsgálati eredményeinek statisztikai feldolgozása. Eredmények: Az akut stroke-ellátás során végzett CTA- és DSA-vizsgálat számos esetben felhívja a figyelmet KIR-i vasculitis lehetőségére. A pontos diagnózis felállításában segít a vasculitisprotokollal végzett koponya- MR- és MRA-vizsgálat. A megadott időszakban összesen 46 betegnél készült vasculitisprotokoll szerint MR- és MRA-vizsgálat. Az UH-val kimutatható halo-jel hasznos noninvazív kiegészítője a képalkotó vizsgálatoknak, ugyanakkor hiánya nem zárja ki a vasculitis lehetőségét. Pozitív halo-jel esetén végzett a. temporalis biopszia az esetek nagy részében alátámasztja a diagnózist. Hat betegnél (13%) láttunk egy vagy két oldali pozitív halo-jelet, ezek közül 3 betegnél lett pozitív a temporalis biopszia. Szérum- és liquorszerológiai vizsgálatok (szérum: HIV, HCV, HBV, VZV, HSV, Treponema pallidum, Borellia burgdorferi, liquor: HSV, VZV, Borellia) szükségesek a szekunder vasculitis kizárásához. A radiológiai vizsgálatok, a rutin labor- és a szerológiai vizsgálatok eredménye alapján 17 betegnél (37%) igazoltunk KIR-vasculitist; minden diagnosztizált beteg szteroid- vagy speciális immunterápiában (rituximab, MTX, cyclophosphamid) részesült. Összefoglalás: A központi idegrendszeri vasculitis lehetséges tünetei a stroke és a TIA-események. A betegség diagnosztizálása fontos, mert ezen betegek esetében a szekunder prevenciós módszerek (thrombocytaaggregáció- gátlás, antikoaguláció, lipidcsökkentés) nem elégségesek, a sikeres kezeléshez immunmoduláns terápia szükséges. A központi idegrendszeri vasculitisek diagnózisához körültekintő klinikai szemlélet szükséges, speciális eszközös vizsgálati módszerek és protokollok alkalmazásával.
Egy igazi autoimmun kihívás – LGI1 autoimmun encephalitis sikeres kezelése Covid mellett
Bevezetés: Az LG1-encephalitis ritka, a feszültségfüggő kálium-csatorna elleni ellenanyag által mediált kórkép, ami leginkább epilepsziás rohamokkal, memóriazavarral, viselkedésváltozással társul. MR-képen a temporalis lebeny és a hippocampus intenzitásváltozása látszódhat. Akut szakaszban plazmaferézis, IVIG-, illetve hosszú távú immunszuppresszáns terápia mellett jó a prognózisa, Covid-19-infekció mellett azonban minden kórkép kezelése kihívásokkal teli, és prognózisa megjósolhatatlan. Esetleírás: 75 éves, diabeteses nőbetegünket zavartság, bizarr viselkedés és beszédzavar miatt vettük fel 2021. 03. 31-én. Neurológiai státuszában kifejezett agitáltság mellett szenzoros túlsúlyú kevert aphasiát észleltünk. Az elvégzett koponya-CT/CTA és -MR kórjelző eltérést nem igazolt. A láztalanság ellenére végzett lumbalpunctio során jelentősen emelkedett fehérjeértéket és mérsékelten emelkedett fehérvérsejtszámot találtunk. Az elvégzett vírus- és baktériumszerológiai, illetve PCR-vizsgálatok kórokozót nem igazoltak. A klinikum alapján felmerült autoimmun encephalitis lehetősége, emiatt empirikusan nagy dózisú szteroidterápiát (7 napig napi 500 mg Solu-Medoll) indítottunk. A kezdeti progressziót mutató globális aphasia fokozatosan szűnt, mérsékelt dezorientáció, kismértékű zavartság maradt vissza. Javuló neurológiai státusz mellett azonban tachy-dyspnoe, deszaturáció jelentkezett, és ugyanaznap igazolódott az LG1-ellenanyag jelenléte és a Covid-19-infekció. Ezt követően párhuzamosan kezeltük a beteg encephalitisét és Covidját Neurológiai Osztályunk Covid-részlegén. Többszörös szövődmények ellenére, a rendelkezésre álló terápiás lehetőségek teljes palettáját alkalmazva, a neurológiai osztály és a társszakmák teammunkája mellett a beteg neurológiai és belszervi állapotát is sikerült rendezni, majd a beteget rehabilitációs kezelést követően otthonába tudtuk bocsátani. A részletes esetismertetését előadásunk tartalmazza. Konklúzió: az LG1-encephalitis többnyire jó prognózisú, adekvát terápia mellett jól kezelhető kórkép. Covid- 19-fertőzés mellett kórházi kezelése rendkívül megnehezül, de jelentős terápiás, illetve emberi erőfeszítések mellett a betegek gyógyulása elősegíthető.
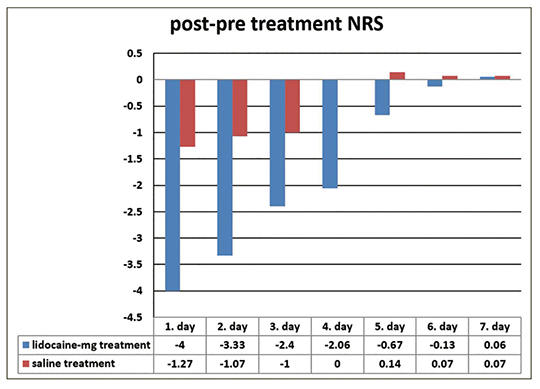
[Fájdalomcsillapító-túlhasználathoz társuló fejfájás kezelése intravénás lidokainnal és magnéziummal]
[A fájdalomcsillapító-túlhasználathoz társuló fejfájás kezelése során a detoxifikáció roppant kellemetlen a beteg számára. Vizsgálatunk célja az volt, hogy megállapítsuk az alacsony dózisú intravénás lidokain és magnézium (100 mg lidokain és 1,25 mg magnézium) kombinációjának hatékonyságát fájdalomcsillapító-túlhasználathoz társuló fejfájásban szenvedők detoxifikációjában. Összesen 30 beteget vontunk be a vizsgálatba; 15 beteg 24 óra időtartamú intravénás hidratációban részesült, 15 beteg 24 óra időtartamú intravénás hidratáció mellett a fájdalom kezdetekor 1 órás időtartamú lidokain-magnézium infúziót is kapott. Dokumentáltuk a fejfájás súlyosságát (numerikus fájdalomskála, NRS), időtartamát, kezdetét, a havi fájdalomcsillapító-fogyasztást és a havi fejfájásos napok számát. Egy héten keresztül értékeltük a két csoport fejfájássúlyosságát a napi kezelés előtt és után. A kezelés előtti NRS-értékekben nem volt szignifikáns különbség a két csoport között; az intravénás lidokain-magnézium infúziót kapó csoportban az első 5 nap során szignifikánsan csökkentek a kezelés utáni NRS-értékek (p < 0,05). Az 1 órás időtartamú, kombinált lidokain-magnézium infúzió elősegítheti, hogy a fájdalomcsillapító-túlhasználathoz társuló fejfájásban szenvedők detoxifikációja sikeresebb legyen: csökkenjen a fájdalom és a gyógyszerhasználat (neuroleptikumok, benzodiazepinek, antiemetikumok és opioidok használata), továbbá csökkenjen a kórházi tartózkodás hossza, valamint költsége. A kombinált használat során kevesebb mellékhatás jelentkezik, mint akkor, ha a szereket külön-külön alkalmazzuk.]
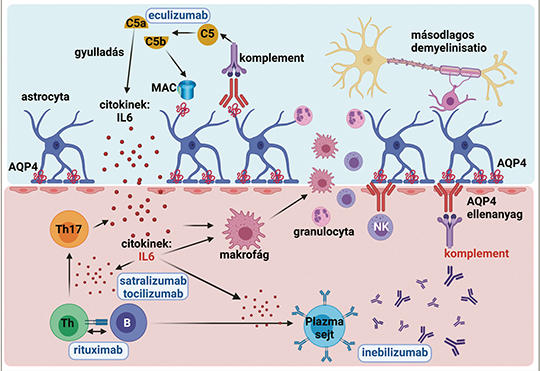
Terápiás megközelítés és új evidenciák a neuromyelitis optica spektrum kezelésében
A neuromyelitis optica spektrum betegség (NMOSD) az esetek körülbelül 80%-ában AQP4-ellenanyaggal társul. A szeronegatív betegek körülbelül negyedében a központi idegrendszeri myelin oligodendrocyta glikoprotein (MOG) ellen mutatható ki ellenanyag, és ez a kórkép a MOG-ellenanyag-asszociált betegség (MOGAD) elnevezést kapta. Jelen közlemény áttekinti az off-label azathioprin és mycophenolat mofetil, valamint az evidenciákon alapuló B- és plazmasejt-depletio, az IL-6-jelátvitel és a komplement útvonal antagonizálás klinikai aspektusait NMOSD-ben. Az összefoglaló tárgyalja az NMOSD-terápia terhességi vonatkozásait, és a MOGAD – NMOSD-től eltérő – kezelési megközelítését. Az NMOSD kezelése kapcsán az utóbbi két évben több, III. fázisú klinikai tanulmányon alapuló I. osztályú evidencia jelent meg. A monoklonális ellenanyagokkal végzett vizsgálatok a rituximab (anti-CD20), az inebilizumab (anti-CD19), a tocilizumab (anti-IL6R), a satralizumab (anti-IL6R) és az eculizumab (anti-C5) hatékonyságát és biztonságosságát jelzik egyéb immunterápiákkal kombinálva vagy monoterápiában. A MOGAD kezelését bonyolítja, hogy az esetek körülbelül fele monofázisos, és a MOG ellenanyag a betegség lefolyása során spontán vagy kezelés hatására eltűnhet. A tartós immunszuppresszió igényét MOGAD-ban a relapsusterápiát követő, leépített orális szteroidkezelés után célszerű eldönteni. NMOSD-ben a fenntartó terápia folytatása javasolt terhesség és szoptatás alatt is, és ezt az optimális kezelés kiválasztásánál fertilis nőbetegeknél figyelembe kell venni. Az új evidenciák terápiarezisztens NMOSD-ben is több lehetőséget kínálnak, és a MOGAD kezelési stratégiája is körvonalazódik.
Koronavírus-betegség reumatológiai betegek körében – a megfertőződés, a súlyos lefolyás és a hatásos vakcináció esélyei
A gyulladásos és reumatológiai betegségekben szenvedők koronavírus-fertőzöttségének gyakorisága nem tér el jelentősen a helyi népesség fertőzöttségi arányaitól. A nagyobb adagú kortikoszteroiddal kezeltek, elsősorban a súlyosabb szisztémás autoimmun betegek megfertőződésének nagyobb a valószínűsége. A hospitalizáció, illetve a mortalitás esélye sem tér el lényegesen a népességi Covid-fertőzöttekétől. E tekintetben is kivételnek számítanak a nagyobb mennyiségű kortikoszteroidokkal és citosztatikumokkal kezeltek. A Covid-prognózist illetően az általában kockázatot jelentő társuló betegségek (a Covid előtti reumatológiai felmérések szerint) ugyanazok a gyulladásos és a nem gyulladásos reumatológiai betegek körében. Ezért nem a reumatológiai betegség miatt súlyos a Covid-kimenetel kockázata, hanem az időskor és az ebben az életkori csoportban egyaránt fellelhető cardiopulmonalis és anyagcsere-betegségek következtében. A gyulladásos reumatológiai/autoimmun betegek kezelésének fegyvertárából hipotetikus alapon a súlyos Covid kezelésére kiválasztott készítmények közül a dexamethason hatásossága bizonyított egyértelműen. Speciális betegcsoportokban kedvező hatása lehet az interleukin-6-antagonistáknak és a JAK-gátlóknak. A reumatológiai és az autoimmun betegségek kezelésére alkalmazott betegségmódosító gyógyszerek, köztük az antimetabolitok, az anticitokin immunológiai készítmények és a JAK-gátlók nem jelentenek Covid-kockázatot, adásukat nem kell megszakítani. Kivétel ez alól a korai B-sejteket közvetlenül elpusztító rituximabkészítmény, amely a súlyos kimenetel esélyét növeli a kezeltekben, feltehetően aktív betegségük és a gátolt humorális immunvédekezés miatt. A Covid-vakcináció szintúgy nem jelent speciális akut kockázatot reumatológiai és autoimmun betegek számára. Hosszabb távon még vizsgálandó, hogy az immunválasz erősségét és tartósságát reumatológiai betegekben a vakcináció speciálisan befolyásolja-e.
Hírvilág
2021. SZEPTEMBER 16.
Az UNESCO alapkutatási tudományos tanácsa tagjává választotta Szathmáry Eörsöt
Szathmáry Eörs evolúcióbiológust, az ELKH Ökológiai Kutatóközpont (ÖK) kutatóprofesszorát beválasztották az UNESCO alapkutatási programját irányító tudományos tanács tagjai közé – tájékoztatta szerdán az ELKH az MTI-t.
A Covid-19 klinikai kimenetelének súlyosságát nemcsak a pszichiátriai kórállapot, hanem a pszichiátriai gyógyszerelés is befolyásolja
SARS-CoV-2-fertőzés esetén a súlyos pszichiátriai betegségben szenvedőknél többnyire rosszabb a klinikai kimenetel leromlott általános állapotuk, kísérőbetegségeik és életmódjuk miatt. A pszichiátriai betegségek közül azonban kiemelten súlyos, elhalálozáshoz vezető kórlefolyással csak szkizofrénia esetében igazolódott szignifikáns összefüggés, amit a többirányú immunzavar is magyarázhat. Amíg a terápiarezisztens szkizofrénia kezelésében használatos antipszichotikum, a clozapin rontani látszik a Covid-19 gyógyulási esélyeit, a depressziós betegek terápiájában alkalmazott antidepresszívumok általában javítják azt, azonban közülük igazán megalapozottan a fluvoxamin esetében igazolható ez a fontos, citokinvihart gátló, a fertőzéses kórállapot súlyosságát mérséklő befolyás.
1.
2.
3.
4.
5.
Egészségpolitika
Hadiállapotként kezeli és így is reagál a kormány az egészségügy „rendezésére”1.
2.
3.
4.
5.