Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 180
Polyarthritishez társuló vesefunkció-romlás
A 69 éves nőbetegnek 2018-ban jelentkeztek időszakosan kézkisízületi fájdalmai, amelyek időtartama és intenzitása is folyamatosan nőtt. Ekkor reumafaktor- (RF-) értéke jelentősebben (354 IU/ml), süllyedése (We) mérsékelten emelkedett (33 mm/h) volt. Kézkisízületi röntgenfelvétele eróziót nem mutatott, illetve a klinikai kép alapján rheumatoid arthritis (RA) nem volt alátámasztható. Egy évvel a tünetek jelentkezése után a kontrasztanyagos MRI már igazolta a kisízületi synovitist.
A valproátterápia túlélésre gyakorolt hatása gliomás betegek esetén – alternatív terápiás lehetőség a radiokemoterápia effektusának javítására
A glioma, ezen belül a glioblastoma továbbra is megoldatlan onkológiai problémát jelent. A szekunder szimptómás epilepsziabetegség megjelenése pozitív prognosztikai faktornak tekinthető a korai diagnosztizálás és az antiepileptikumok potenciális antitumorhatásának köszönhetően. A valproát túlélést hosszabbító hatása már több mint 20 éve az alap- és klinikai kutatások tárgyát képezi; napjainkban ismert citotoxikus, proapoptotikus, anti-angiogenetikus és hiszton-deacetilázinhibitor hatásmechanizusa. Kutatásunk célja a valproát túlélést hosszabbító hatásának vizsgálata az OKITI beteganyagán.
HHV-6-asszociált rhombencephalitis. Egy ritka herpeses encephalitiseset sikeres kezelése
A humán herpesvírus-6 (HHV-6) egy elterjedt neurotropikus vírus. A primér fertőzés általában gyerekkorban következik be, tünetmentesen vagy enyhe tünetekkel. A vírus látens formában a mononuclearis sejtekben, részben az agyszövetben perzisztál. A HHV-6 reaktiválódása ritka, amit főként immunszuppresszió esetén, általában haemopoeticus őssejt-transzplantációt követően figyeltek meg. A vírus reaktiválódása encephalitist okozhat, ami súlyos, általában jelentős maradványtünetekkel gyógyuló kórkép.
A célzott kezelések „célzott” mellékhatásai
A célzott gyógyszerek nem elég célzottak, gyakran a normális gének termékeire is hatnak, vagy nem elég szelektívek a mutáns változatokra, így egyáltalán nem elhanyagolható és sajátos mellékhatásaik vannak, aminek patomechanizmusát érdemes ismerni, mert általa a mellékhatások megelőzése vagy „célzott” kezelése lehetséges. Miután a célzott kezelések molekuláris mechanizmusai igen eltérők, ezen mellékhatások spektruma is széles és nagyon eltérő a hagyományos kemoterápiás szerekhez hasonlítva. Az angiogenezisgátlók mellékhatásai a VEGF-mediált folyamatok zavarai (vérzés, sebgyógyulás, vérnyomás-szabályozás), a csontáttét kezelésében használt szerek csontregenerációs zavarokhoz vezetnek az osteoclastfunkció blokkolásával, a HER-2-gátlók szelektív szívizom-károsítók lehetnek, mert ez a receptor kulcsfontosságú az izomregenerációban. Mivel az EGFR a felszíni hám folyamatos megújulásának fő szabályozója, az anti-EGFR-szerek bőrmellékhatásai csaknem természetesek. A multikináz-inhibitorok két fontos célpontja a csontvelő (a KIT kulcsszerepe miatt), illetve a melanocita (hasonló okokból). Az új TRK-inhibitorok esetében idegrendszeri mellékhatások léptek fel, miután az idegsejtek fontos szabályozója az NTRK. A mutáns BRAF-inhibitorok, sajnos, csak szelektívek, és alkalmazásuk során másodlagos, elsősorban RAS-mutáns daganatok keletkezése várható a RAS-RAF-MEK jelpálya sajátos visszacsatolási reakciói eredményeként. A lipidkináz-jelpálya különböző inhibitorai (PI3K, AKT vagy mTOR) megint csak jellegzetes mellékhatásokkal járnak, mint a hyperglykaemia vagy a hyperlipidaemia. Végül az immunellenőrzőpont-gátlók a daganatellenes immunválasz felszabadítása mellett, eddig kontroll alatt levő autoimmun mechanizmusokat is aktiválnak, amelyek adott esetben súlyosak is lehetnek vagy eddig még nem ismert formában manifesztálódnak (hypophysitis).
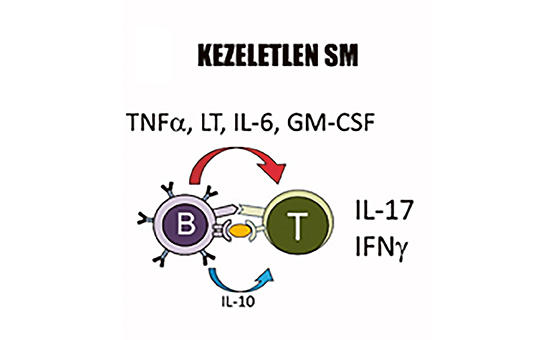
B-sejt-depletio a sclerosis multiplex terápiájában: új szereplő az ofatumumab
Az elmúlt évek kutatási eredményei bizonyították, hogy a B-lymphocyták döntő szerepet játszanak a sclerosis multiplex (SM) patogenezisében. A betegség folyamatának jobb megértése a B-sejteket célzó antitest-terápiák kifejlesztését eredményezte, amelyek potenciális gyógyszerek lehetnek mind a relapszusos, mind a progresszív SM formáiban. A B-sejt-depletiós terápiák ezért mindinkább előtérbe kerülnek, és meghatározóak a betegség progressziójának csökkentésében. Az első B-sejt-depletáló, anti-CD20 monoklonális antitest a rituximab volt, amit sclerosis multiplexben is vizsgáltak, és a kedvező eredményeket követően újabb gyógyszerek kerültek kifejlesztésre, hasonló támadásponttal. 2017-ben az FDA, 2018-ban az EMA is engedélyezte egy másik anti-CD20 monoklonális antitest, az ocrelizumab relapszáló-remittáló sclerosis multiplex (RRSM) és primer progresszív sclerosis multiplex (PPSM) terápiájában történő bevezetését. Ez különösen jelentős előrelépés volt a PPSM kezelésében, hiszen ez volt az első gyógyszer, ami bizonyítottan csökkentette a progressziót PPSM-ben. A B-sejt-depletiós terápia új szereplőjeként nemrégiben lépett színre az ofatumumab, ami egy teljesen humán anti-CD20 monoklonális antitest. A gyógyszer alkalmazását 2021 márciusában az EMA is engedélyezte a sclerosis multiplex relapszáló formáiban (RSM). Összefoglalónkban részletesen bemutatjuk a jelenleg SM-ben alkalmazott anti-CD20 monoklonális antitest-terápiák hatásmechanizmusát és hatékonyságát.
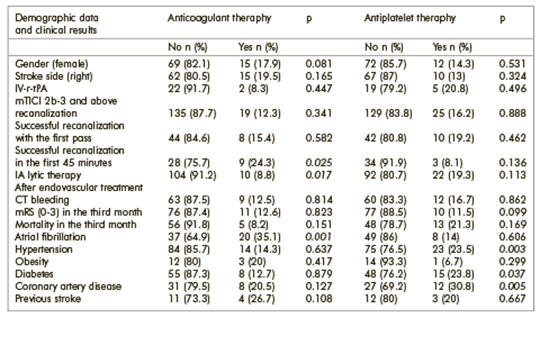
[Hogyan befolyásolja a thrombocytaaggregáció-gátlók és az antikoagulánsok használata a mechanikus thrombectomia sikerességét akut ischaemiás stroke esetén?]
[A tanulmány célja annak megállapítása volt, hogy hogyan befolyásolja az akut ischaemiás stroke bekövetkezte előtt alkalmazott thrombocytaaggregáció-gátló és antikoaguláns terápia a mechanikus thrombectomia sikerességét. A Gaziantep Egyetem Stroke Központjában 2018 januárja és 2019 februárja között akut ischaemiás stroke miatt mechanikus thrombectomiával kezelt 174 beteg adatait elemeztük retrospektív módon. Értékeltük a betegek demográfiai sajátosságait, a stroke bekövetkezte előtt alkalmazott thrombocytaaggregáció-gátló és antikoaguláns terápiájukat és a mechanikus thrombectomia sikerességét jelző, azaz a reperfúzió mérése érdekében rögzített módosított TICI- (Thrombolysis-In-Cerebral-Infarction) pontszámukat. Az eredményeket p < 0,05-os statisztikai szignifikanciaszinttel elemeztük. A mechanikus thrombectomián áteső 174 beteg átlagos életkora 63,3 ± 13,5 volt. 23/174 (13,2%) beteg részesült a stroke-ot megelőzően anti- koaguláns terápiában (warfarin/OAC vagy új generációs orális antikoaguláns/NOAC) és 28/174 (16,1%) részesült thrombocytaaggregáció-gátló kezelésben. Szignifikánsan (p = 0,001) magasabb volt azoknak az akut ischaemiás stroke-ot megelőzően antikoaguláns terápiában részesült betegeknek a száma, akik kórtörténetében pitvarfibrilláció szerepelt. Azok a betegek, akik kórtörténetében az akut ischaemiás stroke-ot megelőzően hypertonia (HT), diabetes mellitus (DM) vagy koszorúér-betegség (CAD) szerepelt, nagyobb arányban részesültek thrombocytaaggregáció-gátló kezelésben (p = 0,003; p = 0,037; p = 0,005). A sikeres rekanalizáció (mTICI ≥ 2b) aránya nagyobb volt abban a mechanikus thrombectomiában részesült betegcsoportban, amelynek tagjai az akut ischaemiás stroke-ot megelőzően antikoaguláns terápiát kaptak (p = 0,025). Vizsgálatunk eredménye azt mutatja, hogy a mechanikus thrombectomia előtti thrombocytaaggregáció-gátló és antikoaguláns terápia indirekt pozitív hatással lehet a mechanikus thrombectomia sikerességére.]
[Hogyan kezeljük a terhesség alatt jelentkező MuSK-antitest-pozitív myastheniás krízist?]
[A myasthenia gravis (MG) a neuromuscularis junctio postsinapticus membránjában lévő acetilkolin-receptorok ellen létrejövő antitestekkel jellemezhető autoimmun betegség. A terhesség alatti betegséglefolyás nem jósolható meg. Az izomspecifikus tirozinkináz-receptor antitestekkel (anti-MuSK) jellemezhető MG-altípus lokalizáltabb klinikai karakterisztikummal bír és rosszabbul reagál a kezelésre, mint az acetilkolin-receptorok elleni antitestekkel jellemezhető altípus. Az anti-MuSK-pozitív myastheniás betegalcsoportban gyakoribb a myastheniás krízis (MC). Az anti-MuSK-pozitív MC kockázatos állapotot jelent terhesség alatt, és kezelése nagyon nehéz. A bemutatott esetben egy 30 éves, 9 hetes terhes, anti-MuSK-pozitív nőbeteg kezelését ismertetjük. A beteg a kórházunkba kerülését megelőző 6 hónapban, mivel terhességet tervezett, orvosa megkérdezése nélkül abbahagyta MG-ellenes kezelését. Az intenzív osztályon a beteget MC miatt hosszú ideig intubálták, és a kezelésre alig reagált. Terhességét magzati anomália miatt ez alatt az időszak alatt terminálták. Terápiája plazmaferézis, IVIg és immunszuppresszáns kezelés volt. 10 hetes kezelés után bocsátottuk otthonába. Esetbemutatásunkban részletesen ismertetjük kezelését.]
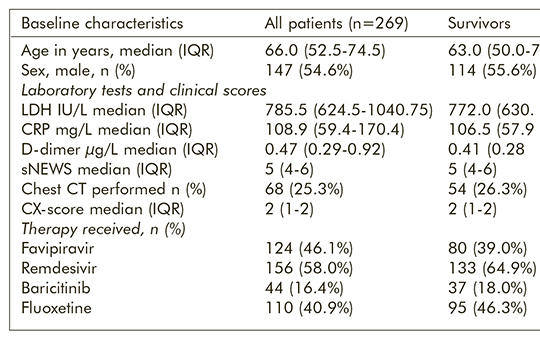
[A fluoxetint szedő Covid-19-pneumoniás betegeknek nagyobb a túlélési esélye: retrospektív, eset-kontrollos vizsgálat ]
[ Van-e összefüggés a fluoxetinszedés és a kórházban kezelt közepesen súlyos/súlyos COVID-19-pneumonia túlélése között? A Semmelweis Egyetem Uzsoki Utcai Gyakorló Kórházában 2021. március 17. és április 22. között kezelt személyek orvosi dokumentációja alapján retrospektív eset-kontroll vizsgálatot végeztünk. A betegek a standard belgyógyászati kezelés mellett anti-COVID-19 kezelésben (favipiravir, remdesivir, baricitinib, vagy ezek kombinációi) részesültek. 110 fő ezenfelül napi 20 mg fluoxetint is kapott. A mortalitás és a fluoxetinszedés összefüggésének statisztikai elemzésére többváltozós logisztikus regressziót alkalmaztunk. Annak ellenőrzésére, hogy eredményeinket nem befolyásolhatta-e szelekciós hiba (fluoxetine selection bias), összehasonlítottuk a fluoxetinnel kezelt és nem kezelt két betegcsoport kórházi felvételi klinikai, radiológiai és laboratóriumi prognosztikai jellemzőit. A 269 vizsgált személy közül 205-en (76,2%) maradtak életben, és 64-en (23,8%) hunytak el a felvételt követő 2. és 28. nap között. A fluoxetint szedő csoport mortalitása jelentősen, 70%-kal alacsonyabb – vagyis körülbelül harmadannyi – volt, mint a fluoxetint nem szedők mortalitása. Ez a hatás, függetlenül minden más, a mortalitást befolyásoló tényezőtől, statisztikailag szignifikáns volt (OR [95% CI] 0,33 [0,16–0,68], p = 0,002). Sem az életkor és a nem, sem a kórházi felvételi C-reaktív protein, LDH- és D-dimer-szint, sem a shortened National Early Warning Score pontszám és a mellkasröntgen súlyossági pontszám, illetve az első 48 órában végzett mellkas-CT-vizsgálatok aránya nem mutatott statisztikai különbséget a fluoxetint szedő és fluoxetint nem szedő két csoport között, alátámasztva a vizsgálati eredmény validitását. Amennyiben ezt az eredményt, a túlélés háromszorosára növekedését, randomizált, kontrollált vizsgálatok is megerősítik, a fluoxetin a COVID-19-pneumonia hatékony gyógyszere lehet.]
Idegtudományok
2021. NOVEMBER 11.
Klinikai döntéshozatal MOG antitest-asszociált betegségben
A szenzitív és specifikus sejtalapú esszék kifejlesztésével a humán myelin-oligodendrocyta glikoprotein (MOG) ellenes IgG-antitestek kimutatása lehetővé tette az anti-MOG antitest-asszociált betegség (anti-MOG antibody-associated disease, MOGAD) és az egyéb demyelinisatiós betegségek elkülönítését. A MOGAD, az aquaporin-4-asszociált neuromyelitis optica spektrum betegség (AQP4-NMOSD) és a sclerosis multiplex (SM) megkülönböztetését a betegségek különböző kórélettani háttere, klinikuma, terápiás és prognosztikus következményei egyaránt indokolják.
Neuroborreliosis által okozott kisérvasculitis diagnózisa és komplex kezelése
Bevezetés: A neuroborreliosis a Lyme-kór korai vagy késői szövődménye, ami a fertőzöttek 10-15%-ában alakul ki a B. burgdorferi hematogén vagy közvetlenül a perifériás, illetve agyidegek mentén történő terjedése révén. A korai stádiumban lymphocytás meningitis, agyidegtünetek, polyradiculopathia, a késői stádiumban myelitis, ritkán encephalitis jelentkezhet. Központi idegrendszeri vasculitis a fertőzöttek 0,3–1%-ában alakul ki, jellemzően a vertebrobasilaris rendszerben. Főként a nagy, de ritkán a kisereket is érinti. Szekunder profilaxisként célzott antibiotikum-terápia alkalmazandó, ezért fontos a fertőzés kimutatása. Módszer: Egy 52 éves férfi beteg esetét mutatjuk be, aki hirtelen kialakult dysarthria, poliglott aphasia, járási és törzsataxia miatt jelentkezett kivizsgálásra. A koponya- MR-vizsgálat által igazolt multiplex ischaemiás laesiók lokalizációja, valamint az emelkedett liquorösszfehérje alapján felmerült kisérvasculitis lehetősége. A beteg állapota egy héten belül romlott, a kontroll-MR-vizsgálat a laesiók számának jelentős növekedését igazolta. HIV, HBV, HCV, HSV1, VZV, Borrelia, lues szűrővizsgálatokat végeztünk, illetve szisztémás autoimmun betegségekben megjelenő autoantitesteket vizsgáltunk (ANA, ANCA, anti-SSA, anti-SSB, anti-DNS, anti-Scl-70, anti- Jo-1, anti-Sm, anti-beta-2-glikoprotein, anti-cardiolipin). B. burgdorferi elleni antitest jelenlétét igazoltunk a szérumban és a liquorban. A liquor-/szérumantitest arány intrathecalis antitestképzést bizonyított. (A többi vizsgálat negatív eredménnyel zárult.) A beteget a terápiás protokollnak megfelelően iv. ceftriaxonnal kezeltük. A beteg állapota a kezelés után tovább romlott, az ismételten elvégzett kontroll-koponya-MR a laesiók számának és méretének progresszióját igazolta. Ekkor immunológus bevonásával per os szteroid- és azathioprinkezelést kezdtünk. A kontroll-MR-vizsgálatok további progressziót igazoltak, ezért rituximabra váltottunk, mely mellett a beteg állapota klinikailag javult, a képalkotó vizsgálatok újabb laesiókat nem mutattak ki. Eredmények: A fenti vizsgálatok alapján neuroborreliosissal összefüggésbe hozható kisérvasculitist állapítottunk meg. Következtetés: Tekintettel arra, hogy a betegség a célzott antibiotikum-kezelést követően is progrediált, felvetjük parainfekciózus immunmediált patomechanizmus lehetőségét.
1.
2.
3.
4.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.