Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 226
Ökológia
2022. JÚLIUS 25.
A zöldterületek kedvező egészségügyi hatásai
A zöldterületeknek széles körű pozitív hatásai vannak az emberi egészségre. Szignifikánsnak bizonyult a pulzus, a diasztolés vérnyomás, a HDL-koleszterinre gyakorolt kedvező hatás, továbbá szignifikánsan javult például a szívfrekvencia-változékonyság (heart rate variability). A 2-es típusú cukorbetegség (T2DM), a mortalitás (all-cause mortality), a cardiovascularis eredetű mortalitás is javul a zöldterületeknek köszönhetően, ahogy a terhességek kimenetele terén a koraszülés kevésbé jellemző, a terhességek időtartama is előnyösebb. A tanulmányban vizsgált, de összehasonlítást nem lehetővé tevő publikációk mindemellett beszámoltak más kedvező hatásokról a rákkimenetelek, légzőrendszeri eredetű halálozás, alváshossz, különböző biomarkerek és neurológiai kimenetelek esetén is.
Gyomorrák-epidemiológia, kockázati tényező, kezelés
A gyomorrák előfordulása világszerte csökkenő tendenciát mutat, ennek ellenére még mindig az egyik leggyakoribb rákfajta. A világon a daganatos halálozás második leggyakoribb oka. A morbiditás és a mortalitás regionális különbséget mutat, a legmagasabb Kelet-Ázsiában (Japán, Korea, Kína), Dél-Amerikában az Andokban, valamint Kelet-Európában. A betegség körülbelül kétszer olyan gyakran fordul elő férfiaknál, mint nőknél, azonban ez a különbség a 40 év alatti korosztályban nem észlelhető. Japánban a gyomorrák még mindig összességében a vezető rákfajta.
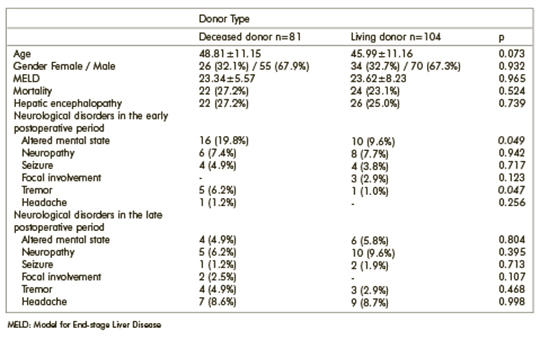
[Neurológiai kórképek májátültetett betegekben]
[A májtranszplantáció a végstádiumú májelégtelenségben szenvedők egyetlen kuratív lehetősége. A májtranszplantáció a többi szervátültetéshez képest gyakrabban társul neurológiai betegségekkel. Vizsgálatunk célja az volt, hogy számba vegyük, milyen neurológiai rendellenességek jelentkeznek a májtranszplantáltak körében, és meghatározzuk, hogy ezek közül melyek befolyásolják a mortalitást. Száznyolcvanöt beteget vontunk be a vizsgálatba, közülük 105-nek voltak neurológiai rendellenességei, míg 80-nak nem. Az utánkövetést három periódusba soroltuk: preoperatív, korai posztoperatív és késői posztoperatív szakaszba. Elemeztük az összes orvosi feljegyzést, beleértve a demográfiai, laboratóriumi, radiológiai és klinikai adatokat is. Neurológiai rendellenességeket 52 betegnél (28,1%) figyeltünk meg a preoperatív periódusban, 45 betegnél (24,3%) a korai posztoperatív, és 42 betegnél (22,7%) a késői posztoperatív időszakban. A leggyakoribb neurológiai rendellenesség a preoperatív szakaszban a hepaticus encephalopathia, a posztoperatív szakaszban pedig a módosult mentális állapot volt. A hepaticus encephalopathia és a módosult mentális állapot egyaránt magas mortalitást okozott (37,5% és 57,7%; p = 0,019 és 0,001), és a halálozás független rizikófaktorának bizonyult. Az élő donoros transzplantáció ritkábban okozott mentális állapotromlást (p = 0,049). A halálozási arány magas volt (53,8%) a rohamokban szenvedő betegeknél (p = 0,019). Míg a neurológiai rendellenességben szenvedő Wilson-kóros betegeknél 28,6%-os volt a mortalitás, a neurológiai rendellenességekkel nem rendelkező betegek körében nem fordult elő haláleset. Számos neurológiai rendellenességet azonosítottunk a májtranszplantált betegek körében. Kimutattuk azt is, hogy a súlyos neurológiai rendellenességek, beleértve a hepaticus encephalopathiát és a görcsrohamokat, magas morbiditással és mortalitással járnak. Ezért a rossz kimenetel elkerülése érdekében a hepaticus encephalopathiát a májtranszplantáció elsőbbségi kritériumának kell tekinteni.]
Dializált betegek Covid-19-fertőzése Magyarországon 2020-ban
Felmértük a Covid-19-infekcióban szenvedő dializált betegek számát és mortalitását Magyarországon 2020-ban. Valamennyi (54) felnőtt beteget ellátó centrum adatait összegeztük. A már dialízisben kezelt betegek közül az év során 1242-nél igazolódott a fertőzés. Az incidens dialízisbe kerülő páciensek 16%-a (753/4704) volt fertőzött. A Covid-19-infekcióban szenvedő dializált betegek száma 1995 volt. A fertőzött betegek 31,1%-a meghalt. A mortalitás jelentősebb volt a nagy hemodialízis-centrumokban (betegszállítás, izolálási nehézségek, fokozott kontaminációs kockázat). A Covid-19-pozitív peritonealis dialízis (PD) kezeltekben jóval kisebb volt a halálozás, mint a hemodializáltakban (HD). A krónikus vesebetegség (CKD) a leggyakoribb rizikófaktora a súlyos Covid-19-infekciónak világszerte, ezért ezen betegek (különös tekintettel a dializált és transzplantált egyénekre) ellátásának a megszervezése fokozott figyelmet igényel. 2020-ban országunkban még nem állt rendelkezésre vakcina.
PharmaPraxis
2022. JANUÁR 28.
Gyógyszerész által vezetett betegátadás, -átvétel idősek rövid kórházi tartózkodása kapcsán: jelenlegi gyakorlat és a jó gyakorlat útjában álló akadályok
A különböző egészségügyi ellátási formák közötti átadás/átvétel kapcsán a 65 évesnél idősebbek különösen veszélyeztetettek az esetleges káros gyógyszer-interakciók és gyógyszermellékhatások kialakulása szempontjából. Az Exploratory Research in Clinical and Social Pharmacy című szaklap vegyes módszertannal dolgozó tanulmánya annak járt utána, hogy a kanadai Montreal területén működő, rövid kórházi geriátriai ellátást biztosító intézmények (short-term geriatric unit, STGU) gyógyszerészei milyen ellátást nyújtanak az idős betegeknek az STGU-ba történő felvétel során, az ott-tartózkodás alatt, valamint az elbocsátás kapcsán.
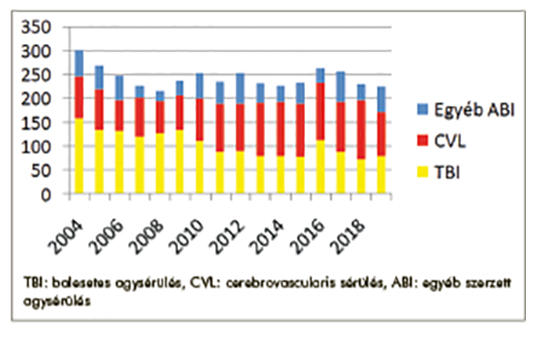
Balesetben súlyos agysérülést szenvedett betegek rehabilitációjának eredményei
Balesetes súlyos agysérült betegek rehabilitációs eredményének vizsgálata az osztályos kibocsátást követően, majd 5 évvel később. Retrospektív leíró vizsgálat a kórházi rehabilitáció után, majd prospektív vizsgálat 5 évvel később. A vizsgálat alanyai – 2013-ban az Országos Orvosi Rehabilitációs Intézet Agysérültek Rehabilitációs Osztályán kezelt balesetes súlyos agysérült betegek. A vizsgált időszakban 232 esetet kezeltek, ebből 99 volt a baleset következtében súlyos agysérült, melyből 66 beteg adatait sikerült feldolgozni. Az utánkövetés 50 esetben volt eredményes, 37 férfi és 13 nőbeteget sikerült elérni, megvizsgálni, 3 beteg elhunyt. A betegek átlagéletkora 42 év (22–72) volt. A betegek többsége (36/50) közlekedési balesetben sérült. A kómás állapot átlagos ideje 19 nap (1–90), a poszttraumás amnézia átlagos ideje 45 nap (5–150) volt. A páciensek a balesettől számolva a 44. (11–111.) napon kerültek át rehabilitációra, amely 95 napig (10–335) tartott. Az első kórházi rehabilitáció során önellátóvá 38 beteg vált, és az utánkövetés idején változatlanul 38 beteg volt önellátó, 2 páciens közepes, egy kis segítséget igényelt. Az utánvizsgálat idején négyen felsőfokú tanulmányokat folytattak, 24-en dolgoztak (6 védett, 6 a baleset előtti munkakörben, 12-en másik munkahelyen). Nem dolgozott 22 korábbi páciensünk, közülük kettő nyugdíjas volt. Vizsgálatunk alapján súlyos agysérülést követően a betegek kórházi rehabilitációja eredményes volt, többségük sikeresen visszailleszkedett családjába és a munka világába. Kiemelkedően jó rehabilitációs eredménynek tartjuk, hogy a sikeresen rehabilitált páciensek közel fele dolgozott, és négyen továbbtanultak. Az eredményes rehabilitáció a közel 40 éves tapasztalatnak és a sikeres multidiszciplináris csapatmunkának köszönhető.
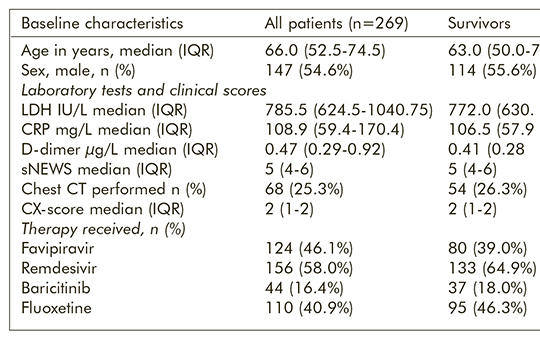
[A fluoxetint szedő Covid-19-pneumoniás betegeknek nagyobb a túlélési esélye: retrospektív, eset-kontrollos vizsgálat ]
[ Van-e összefüggés a fluoxetinszedés és a kórházban kezelt közepesen súlyos/súlyos COVID-19-pneumonia túlélése között? A Semmelweis Egyetem Uzsoki Utcai Gyakorló Kórházában 2021. március 17. és április 22. között kezelt személyek orvosi dokumentációja alapján retrospektív eset-kontroll vizsgálatot végeztünk. A betegek a standard belgyógyászati kezelés mellett anti-COVID-19 kezelésben (favipiravir, remdesivir, baricitinib, vagy ezek kombinációi) részesültek. 110 fő ezenfelül napi 20 mg fluoxetint is kapott. A mortalitás és a fluoxetinszedés összefüggésének statisztikai elemzésére többváltozós logisztikus regressziót alkalmaztunk. Annak ellenőrzésére, hogy eredményeinket nem befolyásolhatta-e szelekciós hiba (fluoxetine selection bias), összehasonlítottuk a fluoxetinnel kezelt és nem kezelt két betegcsoport kórházi felvételi klinikai, radiológiai és laboratóriumi prognosztikai jellemzőit. A 269 vizsgált személy közül 205-en (76,2%) maradtak életben, és 64-en (23,8%) hunytak el a felvételt követő 2. és 28. nap között. A fluoxetint szedő csoport mortalitása jelentősen, 70%-kal alacsonyabb – vagyis körülbelül harmadannyi – volt, mint a fluoxetint nem szedők mortalitása. Ez a hatás, függetlenül minden más, a mortalitást befolyásoló tényezőtől, statisztikailag szignifikáns volt (OR [95% CI] 0,33 [0,16–0,68], p = 0,002). Sem az életkor és a nem, sem a kórházi felvételi C-reaktív protein, LDH- és D-dimer-szint, sem a shortened National Early Warning Score pontszám és a mellkasröntgen súlyossági pontszám, illetve az első 48 órában végzett mellkas-CT-vizsgálatok aránya nem mutatott statisztikai különbséget a fluoxetint szedő és fluoxetint nem szedő két csoport között, alátámasztva a vizsgálati eredmény validitását. Amennyiben ezt az eredményt, a túlélés háromszorosára növekedését, randomizált, kontrollált vizsgálatok is megerősítik, a fluoxetin a COVID-19-pneumonia hatékony gyógyszere lehet.]
Nehézkór dermengéssel
Előadásunkban egy 1843-ban megjelent esetet ismertetünk. A 18 éves, korábban egészséges lánynál epilepsziás rohamok jelentkeztek, melyeket lassult légzés kíséretében 6 napig tartó furcsa pszichés állapot követett. Ezt követően – a rohamok ismétlődése mellett – a has bal oldalán egy folyamatosan növekedő terime vált láthatóvá, ami elérte a subcostalis régiót. A tünetek kezdete után hónapokkal heves hányás-hasmenés jelentkezett: nagy mennyiségű barna folyadék, illetve vérrel, gennyel festenyzett, szövetdarabokat tartalmazó gyomor- és béltartalom ürült. Ezt követően az epilepsziás rohamok megszűntek, a beteg a 10 éves utánkövetés alatt végig panaszmentes volt, férjhez ment és három gyermeket szült.
Neuropathiacentrumokkal bővül a cukorbeteg-ellátás Salgótarjánban és Esztergomban
Két új megyei neuropathiacentrum is nyílt Észak-Magyarországon 2021 szeptemberében: az egyik Salgótarjánban, a másik Esztergomban. Az érintett megyék cukorbetegei ezentúl tehát kényelmesebben, kevesebb utazással érik el a jól felszerelt diagnosztikai központokat, ahol érzékeny műszeres vizsgálatokkal már korai stádiumban felismerhető a neuropathia, vagyis az idegkárosodás. Ez a betegség évente csaknem 4000 olyan lábamputációért tehető felelőssé hazánkban, amelyek elkerülhetők lettek volna, ha idejében diagnosztizálták, és kezelték volna a neuropathiát.
Koronavírus-betegség reumatológiai betegek körében – a megfertőződés, a súlyos lefolyás és a hatásos vakcináció esélyei
A gyulladásos és reumatológiai betegségekben szenvedők koronavírus-fertőzöttségének gyakorisága nem tér el jelentősen a helyi népesség fertőzöttségi arányaitól. A nagyobb adagú kortikoszteroiddal kezeltek, elsősorban a súlyosabb szisztémás autoimmun betegek megfertőződésének nagyobb a valószínűsége. A hospitalizáció, illetve a mortalitás esélye sem tér el lényegesen a népességi Covid-fertőzöttekétől. E tekintetben is kivételnek számítanak a nagyobb mennyiségű kortikoszteroidokkal és citosztatikumokkal kezeltek. A Covid-prognózist illetően az általában kockázatot jelentő társuló betegségek (a Covid előtti reumatológiai felmérések szerint) ugyanazok a gyulladásos és a nem gyulladásos reumatológiai betegek körében. Ezért nem a reumatológiai betegség miatt súlyos a Covid-kimenetel kockázata, hanem az időskor és az ebben az életkori csoportban egyaránt fellelhető cardiopulmonalis és anyagcsere-betegségek következtében. A gyulladásos reumatológiai/autoimmun betegek kezelésének fegyvertárából hipotetikus alapon a súlyos Covid kezelésére kiválasztott készítmények közül a dexamethason hatásossága bizonyított egyértelműen. Speciális betegcsoportokban kedvező hatása lehet az interleukin-6-antagonistáknak és a JAK-gátlóknak. A reumatológiai és az autoimmun betegségek kezelésére alkalmazott betegségmódosító gyógyszerek, köztük az antimetabolitok, az anticitokin immunológiai készítmények és a JAK-gátlók nem jelentenek Covid-kockázatot, adásukat nem kell megszakítani. Kivétel ez alól a korai B-sejteket közvetlenül elpusztító rituximabkészítmény, amely a súlyos kimenetel esélyét növeli a kezeltekben, feltehetően aktív betegségük és a gátolt humorális immunvédekezés miatt. A Covid-vakcináció szintúgy nem jelent speciális akut kockázatot reumatológiai és autoimmun betegek számára. Hosszabb távon még vizsgálandó, hogy az immunválasz erősségét és tartósságát reumatológiai betegekben a vakcináció speciálisan befolyásolja-e.
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.