Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 120
Diabetesgyógyszerek és Parkinson-kockázat
A Parkinson-kór incidenciája az átlaglakosságban 0,3%, azonban az előrejelzések szerint a következő 7 évben 18%-os kockázatnövekedésre számíthatunk, többek között ezért is nő a szakmai érdeklődés a glükózkontroll és a neurodegeneratív betegségek közötti lehetséges kapcsolat iránt.
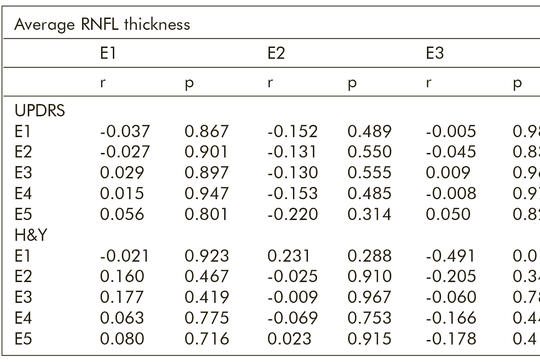
[A retina morfológiai változásai Parkinson-kóros betegek kétéves utánkövetése során]
[A vizsgálat célja az idiopathiás Parkinson-kór (IPD) progressziója és a retinamorfológia változása közötti kapcsolat feltárása. A vizsgálatba 23, korai stádiumban lévő (Hoehn–Yahr-skála szerinti 1. és 2. fázis) IPD-beteget és 30, életkorban illesztett egészséges kontrollszemélyt vontunk be. Minden beteget legalább két évig követtünk, a 6 hónapos időközönként tartott ellenőrző viziteken (a vizsgálat kezdetén, 6, 12, 18 és 24 hónap elteltével) részletes neurológiai és ophthalmicus vizsgálatok készültek. Minden vizit alkalmából elvégeztük a következő méréseket és értékeltük a következő skálákat: Egyesített Parkinson-kór Pontozó Skála III. rész (UPDRS III), Hoehn–Yahr-skála (H&Y), legjobb korrigált látóélesség (BCVA), szemnyomás (IOP), centrális maculavastagság (CMT), retinalis idegrostréteg-vastagság (RNFL). Az IPD-betegek és a kontrollszemélyek átlagos életkora a következő volt: 43,96 ± 4,88 év és 44,53 ± 0,83 év. A vizsgálat kezdetén az IPD-csoportban a betegség fennállásának átlagos ideje 7,48 ± 5,10 hónap volt (0–16 hónap tartományban). A kétéves utánkövetés során nem találtunk szignifikáns különbséget a két csoport BCVA- és IOP-értékei között (p > 0,05, p > 0,05). Két év elteltével szignifikáns különbség alakult ki a két csoport átlagos és felső kvadránsbeli RNFL-értékei között, míg egyéb viziteken nem lehetett szignifikáns különbséget kimutatni az RNFL-értékek között (p = 0,025, p=0,034, p > 0,05). A kétéves utánkövetés során nem találtunk szignifikáns különbséget a két csoport CMT-értékei között (p > 0,05). Az IPD progressziójával párhuzamosan az átlagos és felső kvadránsbeli RNFL-értékek szignifikáns mértékű romlást mutattak.]
Fókuszban
2020. NOVEMBER 30.
A teriflunomid és a dimetil-fumarát hatásosságának összehasonlítása relapszáló sclerosis multiplexben egy retrospektív vizsgálatban (Teri-RADAR)
A Teri-RADAR egy retrospektív, hétköznapi körülmények között végzett vizsgálat a teriflunomid és a dimetil-fumarát hatásosságát hasonlította össze több amerikai egyesült államokbeli sclerosis multiplex centrumban. Szignifikáns különbséget tapasztaltak az éves agytérfogat-csökkenés tekintetében a teriflunomid javára: TFM –0,1% és DMF –0,5% (p = 0,0212). A vizsgálatba 50-50 beteget vontak be, az utánkövetések átlaga közel 18 hónap volt. A teriflunomid az EBV okozta immunválasz csökkentésén keresztül fejtheti ki pozitív hatását. A klinikai végpontok tekintetében nem mutatkozott különbség, de a radiológiai mutatók egy részében a teriflunomid jobb eredményeket mutatott (például az agytérfogat csökkenésének éves sebessége, az új/növekedő T2- vagy gadolíniumhalmozó laesiók száma).
Fókuszban
2020. NOVEMBER 30.
A sclerosis multiplex kezelése alemtuzumabbal: a klinikai praxis mindennapjai egy olasz központban
Egy olaszországi SM-centrumban valós klinikai környezetben vizsgálták az alemtuzumab hatásosságát és biztonságosságát. A 36 hónapos utánkövetés végén a betegek 66,7%-a teljesítette a NEDA-3-kritériumokat (nem volt náluk észlelhető radiológiai vagy klinikai progresszió, nem volt relapsusuk, valamint nem vált súlyosabbá az SM-ből adódó rokkantsági állapotuk).
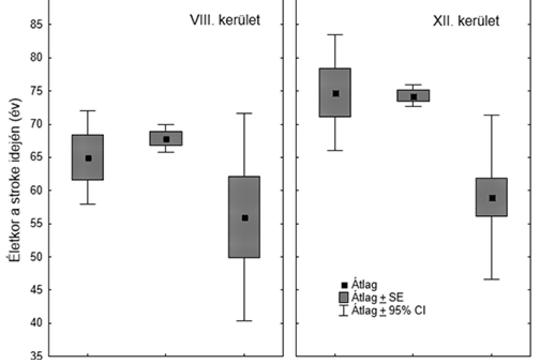
A szocioökonómiai helyzet és a stroke kapcsolata a fővárosban
A nyugat- és kelet-európai országok stroke halandósága közötti szakadék a társadalmi-gazdasági különbségeket tükrözi. Felvetődik a kérdés, hogy az életszínvonalbeli különbségek kisebb régiók szintjén is megnyilvánulnak-e a stroke jellegzetességeiben. Összefoglalónkban a főváros egyik legszegényebb (VIII.) és leggazdagabb (XII.) kerülete stroke-betegeinek összehasonlítását mutatjuk be életkori megoszlás, stroke-incidencia, esethalálozás és mortalitás szempontjából. Két összehasonlító epidemiológiai vizsgálatunk eredményeit összegezzük, melyek ugyanabban a két kerületben az akut cerebrovascularis betegséget elszenvedett lakosságot vizsgálták. A „Budapest 8–12 Projekt” igazolta, hogy a szegényebb VIII. kerületben a stroke fiatalabb életkorban jelentkezik, valamint magasabb a dohányzás, az alkoholabúzus és a kezeletlen hypertonia prevalenciája. A „Hat Év Két Kerületben” tanulmányba bevont 4779 beteg a 10 éves utánkövetéssel egyértelműen igazolja, hogy a stroke fiatalabb korban következik be, magasabb incidenciával, esethalálozással és mortalitással jár a kedvezőtlen szocioökonómiai adottságokkal rendelkező VIII. kerületben. A fiatalabb korcsoportokon belül magasabb a halálozás és a társbetegségek prevalenciája a VIII. kerületben a XII. kerülethez képest. A rizikófaktorok magasabb prevalenciája és a fiatalabb korcsoport magasabb halálozása a kedvezőtlenebb szocioökonómiai adottságú VIII. kerület lakosságának jelentősebb sérülékenységére utal. A hiányzó láncszem a szegénység és a stroke között az életmódi rizikótényezők és az elsődleges prevencióhoz való adherencia hiánya lehet. A népegészségügyi stroke-prevenciós programoknak a kedvezőtlen szocioökonómiai környezetben élő fiatalabb korosztályra kellene fókuszálniuk.
A depressziós gyermekek öngyilkos hajlamát is vizsgálta a Szegedi Tudományegyetem gyermekpszichiátriai kutatócsoportja
A diagnosztizáltan major depresszióban szenvedő gyermekek körében nagyon magas arányú az öngyilkos magatartás – állapította meg a Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ Gyermekgyógyászati Klinika Gyermekpszichiátriai Kutatócsoportja és a Pittsburgh-i Tudományegyetem együttműködésével zajló, a gyermekkori depresszió rizikótényezőit és lefolyását kutató vizsgálat.
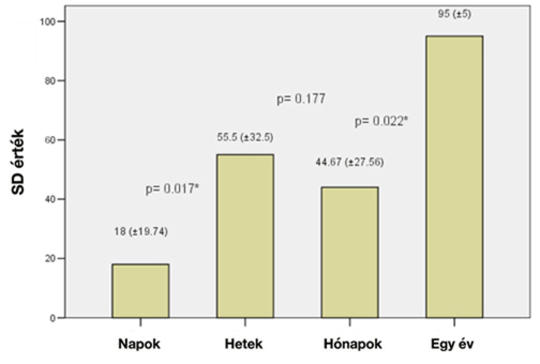
Mi történik a szédülő beteggel a sürgősségi osztály elhagyása után?
Bevezetés – A szédülés a fájdalom mellett az egyik leggyakoribb panasz, amellyel a beteg felkeresi az orvosi ellátást. A modern diagnosztika ellenére a szédülés okának diagnosztizálása napjainkban is nehéz feladat, számos buktatót rejt magában. Célkitűzés – Kérdőíves felmérésünk célja annak vizsgálata, hogy mi történik a szédülést panaszoló beteggel a sürgősségi ellátást követően. Kérdésfelvetés – A sürgősségi osztályon felállított diagnózis és a későbbi kivizsgálás eredménye között mennyire volt összefüggés? Hogyan alakult a betegek életminősége az idő függvényében? A vizsgálat módszere – A Semmelweis Egyetem Sürgősségi Betegellátó osztályán megjelent 879, szédülést panaszoló beteghez juttattuk el kérdőívünket. A vizsgálat alanyai – A kitöltött kérdőíveket 308 betegtől (110 férfi, 198 nő, átlagéletkor 61,8 ± 12,31 SD) kaptuk vissza, ezeket elemzésnek vetettük alá. Eredmények – A sürgősségi diagnózisok megoszlása a következőképpen alakult: centrális eredetű (n = 71), szédülékenység (n = 64) és BPPV (n = 51) voltak a leggyakoribb diagnózisok. A végleges diagnózis tisztázásáig eltelt idő leggyakrabban napokat (28,8%), illetve heteket (24,2%) igényelt, kiemelendő azonban, hogy 24,02%-ban végleges diagnózis sosem született. A sürgősségi és a végleges diagnózis között csupán 80 beteg esetén (25,8%) volt egyezés, amelyet alátámaszt a kvalitatív statisztikai elemzés (Cohen-féle Kappa-teszt) eredménye (κ = 0,560), moderált összefüggést indikálva. Megbeszélés – A sürgősségi osztályon felállított diagnózis és a későbbi kivizsgálás eredménye közötti korreláció alacsony, de az eredmények a nemzetközi irodalomban is hasonlónak mondhatók. Emiatt fontos a betegek követése, beleértve az otoneurológiai, illetve esetlegesen neurológiai kivizsgálás fontosságát. Következtetések – A szédüléssel jelentkező betegek sürgősségi diagnosztikája nagy kihívás. A pontos anamnézis és a gyors, célzott vizsgálat a nehézségek ellenére tisztázhatja a szédülés centrális vagy perifériás eredetét.
A bél-agy-tengely újabb összefüggései
Gyulladásos bélbetegség esetén több mint duplájára nő a demencia kockázata; IBD-ben szenvedőknél 7 évvel korábban kezdődik az elbutulás.
[Creutzfeldt–Jakob-kór: Egy neurológiai központ tapasztalatai és a törökországi esetek szisztematikus áttekintése]
[A tanulmány célja az isztambuli Bezmialem Vakif Egyetem Neurológiai Részlegén diagnosztizált sporadikus Creutzfeldt–Jakob-kóros (CJD) betegek klinikai, laboratóriumi és idegrendszeri képalkotó leleteinek elemzése, és a törökországi CJD-esetek áttekintése. Elemeztük a Neurológiai Részleg valamennyi, 2014. január 1. és 2017. június 31. között diagnosztizált CJD-esetét, a klinikai, az EEG- és a koponya-MRI-leletek, a cerebrospinalis folyadék vizsgálati eredménye, a differenciáldiagnózis, valamint a korábbi téves diagnózisok felhasználásával. Áttekintettük továbbá a Törökországban 2005 és 2018 között publikált CJD-eseteket. A Neurológiai Részleg összesen 13 CJD-betege esetében a progresszív kognitív hanyatlás volt a legelső tünet. Két beteg esetében Heidenhain-variánst, egy beteg esetében Oppenheimer–Brownell-variánst diagnosztizáltak. Korábbi téves diagnózis a 13 CJD-beteg 53,3%-a (7 fő) esetében fordult elő (depresszió, vascularis dementia, normális nyomású hydrocephalus vagy encephalitis). 11 beteg esetében (87%) tipikus MRI-jeleket mutattak ki, azonban ezek csak öt beteg esetében voltak jelen már kiinduláskor. Négy beteg esetében figyeltek meg az MRI-n aszimmetrikus magasjel-abnormalitást. Öt beteg (45,4%) esetében figyeltek meg az EEG-n periodikus tüskehullám-komplexeket, valamennyi esetben az utánkövetés során. 2005–2018 között Törökországban 74 esetet publikáltak, különböző klinikai tünetekkel. A CJD-betegek részlegünkön és a törökországi esetekben egyaránt különböző klinikai tünetekkel jelentkeztek. Habár a leggyakoribb induló tünet a progresszív kognitív hanyatlás, a korai stádiumban a szokatlan tünetek téves diagnózist eredményezhetnek. Izolált vizuális vagy cerebellaris tünetek esetén a variánsformákra is gondolni kell. Továbbra is fennálló klinikai gyanú esetén az utánkövetés során ismételt EEG- és MR-vizsgálatokra van szükség.]
[A delírium előfordulása koszorúér-betegeket ellátó intenzív osztályon; etiológia, betegjellemzők, prognózis]
[A delírium gyakran jelentkezik intenzív osztályon ápolt betegek körében, és rossz prognózissal társul. A delírium intenzív osztályos ellátása leginkább általános és palliatív intenzív osztályos adatokon alapul. Ebben a vizsgálatban azt a célt tűztük ki, hogy megállapítsuk a delírium incidenciáját és sajátosságait coronaria intenzív osztályon (CICU), továbbá megállapítsuk prognózisát, életkori eloszlását és a betegkimenetre gyakorolt hatását. A vizsgálatba egy tercier egyetemi kórház CICU-ján 2017. augusztus 1. és 2018. augusztus 1. között ápolt betegeit vontuk be. Részletesen tanulmányoztuk a betegdokumentációkat, rögzítettük a demográfiai, klinikai és laboratóriumi paramétereket. A delírium diagnózisát pszichiáter konzulens erősítette meg. A betegeket két csoportra osztottuk (delírium vs. delíriummentesség), megállapítottuk a két csoportba kerülő betegek sajátosságait a vizsgálat kezdetén, és prognózisukat a kórházi ápolás és az utánkövetés során. Életkori sajátosságok alapján négy csoportba osztottuk a pácienseket: <65 éves, 65–75 éves, 75–84 éves és > 85 éves, és a különböző életkori csoportok között összehasonlítottuk a delírium incidenciáját, sajátosságait és prognózisát. 1108, különböző indikációk miatt intenzív osztályon ápolt beteget vontunk be a vizsgálatba (átlagos életkor: 64,4 ± 13,9 év; 66% férfi). Az összes beteg 11,1%-a esetében alakult ki delírium a CICU-n. A delíriumban szenvedő betegek idősebbek voltak, több kísérő betegségben szenvedtek, magasabb volt a szervezetük gyulladásos szintje, és magasabb volt a mortalitásuk is a kórházi ápolás során, mint azok esetében, akiknél nem alakult ki delírium (p < 0,05). A delirálók csoportjában az átlagosan 9 hónapos utánkövetés során szignifikánsan magasabb volt a kórházi újrafelvétel, az ismételt infarktus, a kognitív diszfunkció, a pszichiátriai kezelés szükségessége és a mortalitás is (p < 0,05). Az életkori alcsoportok szerinti felosztásban a delirálók csoportjában az életkor előrehaladtával szignifikánsan nőtt a delírium és a mortalitás incidenciája egyaránt (p < 0,05). Amennyiben a coronaria intenzív osztályon ápolt betegnél delírium alakul ki, megnő a morbiditás és mortalitás incidenciája a kórházi ápolás alatt és az utánkövetés során is. A delírium gyakrabban fordul elő geriátriai betegek és társbetegségekkel küzdők körében, és rosszabb prognózissal társul. A delírium mielőbbi felismerése érdekében a nagy kockázatú betegeket szorosan után kell követni.]
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.