Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 254
Az immunmoduláns kezelések választásának szempontjai sclerosis multiplexben
Az elmúlt évtizedekben számos olyan immunmoduláns, illetve immunszuppresszív készítményt törzskönyveztek sclerosis multiplex (SM) kezelésére, amelyek megváltoztathatják az SM hosszú távú kimenetelét. Jelenleg relapszáló-remittáló (RR), primer progresszív (PP) és szekunder progresszív (SP) kórformák kezelése lehetséges. A RR kórforma esetén alkalmazható terápiás paletta a legszínesebb, ami olykor jelentősen megnehezíti a terápiás döntést.
A spinalis meningeomák műtéti ellátása
A gerinccsatorna daganatainak 25%-a meningeoma, ez a második leggyakoribb intraduralis, extramedullaris tumor. Bármely szakaszon előfordulhat, leggyakrabban a középső-felső thoracalis régióban alakul ki. Nőkben 4-szer gyakoribb, az átlagos életkor a 40 és 70 életév közé esik.
Diagnosztikus nehézségek és terápiás lehetőségek a secunder progressziv sclerosis multiplexben
Az absztrakt nem elérhető.
A spinalis izomatrophia felismerésének fontossága
A spinalis izomatrophia (SMA) autoszomális recesszív módon öröklődő, progresszív neuromuscularis kórkép, amely súlyos proximalis izomgyengeséghez és izomsorvadáshoz vezet. Klinikailag az SMA a korai megjelenésű súlyostól a felnőttkori, lassan progrediáló formáig változatos megjelenésű betegségek csoportját öleli fel. Az enyhe és felnőttkori formákat ritkán ismerik fel. Az SMA genetikai hátterének megismerését követően, az elmúlt években egyre több betegségmódosító kezelési lehetőség vált elérhetővé, amelyek megváltoztatják az SMA természetes lefolyását. Így a betegségmódosító kezelések bevezetésével szükségszerűvé vált az eddig alkalmazott multidiszciplináris palliatív ellátás mellett az új irányelvek megalkotása. A betegség káros hatásainak és a specifikus terápiák hatékonyságának a becslése szempontjából nagyon fontos a motoros funkciók változásainak utánkövetésével együtt az egészséggel kapcsolatos életminőség vizsgálata is.
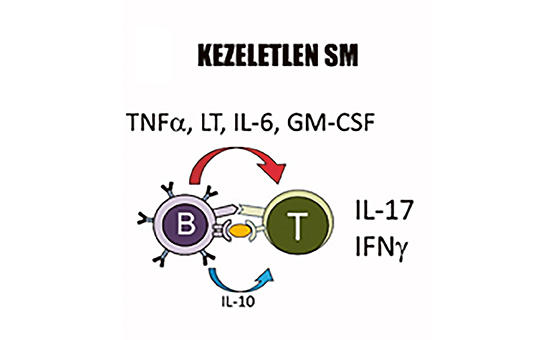
B-sejt-depletio a sclerosis multiplex terápiájában: új szereplő az ofatumumab
Az elmúlt évek kutatási eredményei bizonyították, hogy a B-lymphocyták döntő szerepet játszanak a sclerosis multiplex (SM) patogenezisében. A betegség folyamatának jobb megértése a B-sejteket célzó antitest-terápiák kifejlesztését eredményezte, amelyek potenciális gyógyszerek lehetnek mind a relapszusos, mind a progresszív SM formáiban. A B-sejt-depletiós terápiák ezért mindinkább előtérbe kerülnek, és meghatározóak a betegség progressziójának csökkentésében. Az első B-sejt-depletáló, anti-CD20 monoklonális antitest a rituximab volt, amit sclerosis multiplexben is vizsgáltak, és a kedvező eredményeket követően újabb gyógyszerek kerültek kifejlesztésre, hasonló támadásponttal. 2017-ben az FDA, 2018-ban az EMA is engedélyezte egy másik anti-CD20 monoklonális antitest, az ocrelizumab relapszáló-remittáló sclerosis multiplex (RRSM) és primer progresszív sclerosis multiplex (PPSM) terápiájában történő bevezetését. Ez különösen jelentős előrelépés volt a PPSM kezelésében, hiszen ez volt az első gyógyszer, ami bizonyítottan csökkentette a progressziót PPSM-ben. A B-sejt-depletiós terápia új szereplőjeként nemrégiben lépett színre az ofatumumab, ami egy teljesen humán anti-CD20 monoklonális antitest. A gyógyszer alkalmazását 2021 márciusában az EMA is engedélyezte a sclerosis multiplex relapszáló formáiban (RSM). Összefoglalónkban részletesen bemutatjuk a jelenleg SM-ben alkalmazott anti-CD20 monoklonális antitest-terápiák hatásmechanizmusát és hatékonyságát.
Idegtudományok
2022. MÁRCIUS 30.
A tranexámsav hatása traumás agysérülést szenvedett betegekben
A CRASH-3 randomizált, placebokontrollált vizsgálat a tranexámsav hatásait vizsgálta traumás agysérülést szenvedett betegekben. A vizsgálati eredmények szerint a sérülést követő 3 órán belül alkalmazott tranexámsav (10 perc alatt 1 g bólusban, intravénásan bejuttatott, majd 8 órán keresztül további 1 g adása) a nem haldokló betegekben csökkentette a fejsérülés okozta korai halálozást. A vizsgálat részeként a kutatók arra a kérdésre is választ kerestek, hogy miért és hogyan befolyásolja a betegeket a tranexámsav. A kérdés megválaszolására a rutinellátás során készült koponya-CT-felvételeket elemezték, elsősorban azt vizsgálva, hogy a tranexámsavval kezelt betegekben kevesebb-e az intracranialis vérzés és több-e az agyi infarktus a placebót kapott betegekhez képest.
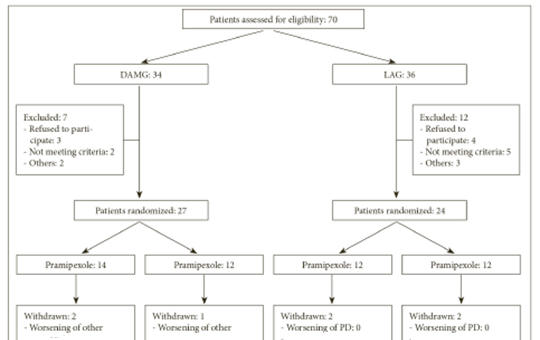
[A pramipexol és a ropinirol összehasonlítása a Parkinson-kór kezelésében]
[A Parkinson-kór motoros és nem motoros tünetekkel járó, progresszív neurodegeneratív betegség. A betegség tüneti kezelésében a levodopa a leghatékonyabb gyógyszer. A dopaminreceptor-agonisták tartós dopaminerg stimulációt biztosítanak, és a tapasztalatok szerint késleltetik a levodopakezelés bevezetésének szükségességét, valamint csökkentik a hosszú távú levodopakezelés következtében kialakuló motoros mellékhatások gyakoriságát. A jelen vizsgálat elsődleges célja az volt, hogy összehasonlítsa két potens nem ergolin dopaminagonista, a pramipexol és a ropinirol hatékonyságát dopaminagonista monoterápiás csoportokban, valamint hozzáadott levodopa terápiás csoportokban. A másodlagos cél a pramipexol és a ropinirol depresszióra gyakorolt hatékonyságának és biztonságosságának megállapítása volt. Módszerek – A randomizált, párhuzamos csoportos klinikai vizsgálatba 44, 36 és 80 éves kor közötti, idiopathiás Parkinson-kórral diagnosztizált beteget vontunk be a török egészségügyi minisztérium ankarai Diskapi Yildirim Beyazit Oktató- és Kutatókórház neurológiai klinikáján. A betegek két csoportba randomizálva dopaminagonista pramipexol- vagy ropinirol-monoterápiában, vagy hozzáadott levodopa terápiában is részesültek. A pramipexol, illetve a ropinirol maximális napi dózisa 4,5 mg, illetve 24 mg volt. A betegek utánkövetése 6 hónapig tartott, ezalatt rögzítésre kerültek az Egységesített Parkinson-kór Pontozó Skála, a Betegségsúlyosságra Vonatkozó Klinikai Összbenyomás és a Klinikai Összbenyomás javulása értékeiben történő változások, valamint az előrehaladott állapotú betegeknél a levodopadózisokban történő változás. Rögzítésre és összehasonlításra kerültek a gyógyszeralkalmazással összefüggő nemkívánatos események is. Eredmények – A dopaminagonista monoterápiás csoportban szignifikánsan javult az Egységesített Parkinson-kór Pontozó Skála összes alcsoportjának pontszáma és összpontszáma, szignifikánsan javult továbbá a pramipexolcsoportban a Betegségsúlyosságra Vonatkozó Klinikai Összbenyomás, különösen a hatodik hónap végére. A hozzáadott levodopa- és pramipexolkezelésben részesülő csoportban szignifikáns mértékben növekedett a Betegségsúlyosságra Vonatkozó Klinikai Összbenyomás- és a Beck Depresszió Kérdőív-pontszám, továbbá a 6. hónap végén szignifikáns javulás volt kimutatható a ropinirolkezelésben részesülő alcsoport Betegségsúlyosságra Vonatkozó Klinikai Összbenyomás-pontszámában is. Számos korábbi vizsgálat demonstrálta már a pramipexol és a ropinirol Parkinson-kór elleni hatékonyságát monoterápiában és hozzáadott levodopa kezeléssel, továbbá a hozzáadott levodopa kezelés hatékonyságát a motoros komplikációkkal kapcsolatban. A vizsgálat támogatja a pramipexol- és a ropinirol-monoterápia, valamint a hozzáadott levodopa kezelés hatékonyságát és biztonságosságát Parkinson-kórban.]
Nonproteinuriás diabeteses vesebetegség
A diabeteses nephropathia a krónikus vesebetegség egyik leggyakoribb oka. Az utóbbi években megfigyelték, hogy a klasszikus protein- uriával járó fenotípus mellett egyre gyakoribbá válik a betegség proteinuria nélkül, a vesefunkció progresszív beszűkülésével járó, úgynevezett nonproteinuriás formája. Ennek szövettani képe, kórélettani jellemzői és lefolyása is részben különbözik a proteinuriás fenotípustól. Az előbbi inkább az atheroscleroticus vesebetegség jegyeit mutatja mind szövettani, mind a társult cardiovascularis betegségek vonatkozásában, és progressziója lassabb, mint a proteinuriás formának. Mindez a szűrés, a terápia és a prognózis vonatkozásában is jelentőséggel bír. A nonproteinuriás diabeteses nephropathiáról relatíve kevés adat áll rendelkezésre, de mind a klinikumban, mind a tudományos kutatásban figyelmet érdemel.
Idegtudományok
2021. DECEMBER 02.
Van-e összefüggés a krónikus gyulladásos demyelinisatiós polyneuropathia és a vakcináció között?
A krónikus gyulladásos demyelinisatiós polyneuropathia (chronic inflammatory demyelinating polyneuropathy, CIDP) a Guillain–Barré-szindrómához (GBS) hasonló betegség, amit a GBS-hez hasonlóan összefüggésbe hoznak a vakcinációval. Jelenleg az irányelvek mindkét betegpopuláció esetében javasolják az oltások felvételét, azonban keveset tudunk arról, hogy milyen hatással van a vakcináció a CIDP fellángolására. Jelen áttekintő közlemény annak próbált utánajárni, hogy milyen gyakorisággal jelentkezik CIDP vakcináció után, illetve milyen gyakori a kórkép vakcinációt követő fellángolása.
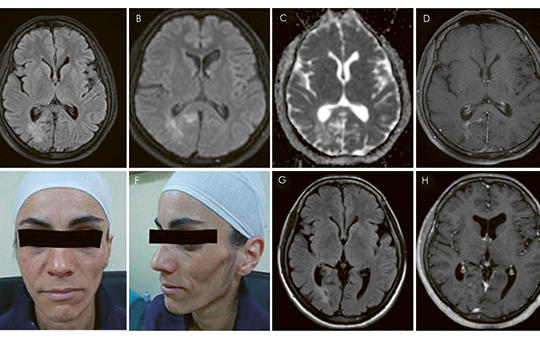
[Relapszáló-remittáló betegségnek tarthatjuk-e a Parry–Romberg-szindrómát?]
[A progresszív hemifacialis atrophia néven is ismert Parry– Romberg-szindróma ritka, lassan progrediáló betegség, amit az arcbőr és az arc bőr alatti kötőszöveteinek egyoldali, fájdalmatlan atrophiája jellemez. A kórkép viszonylag gyakran (az esetek 15–20%-ában) jár együtt neurológiai manifesztációkkal (epilepszia, migrén, trigeminusneuralgia). A lehetséges okok között a következő etiológiai tényezőket tartják számon: fertőzés, az embrionális fejlődés zavara, szimpatikus diszfunkció, autoimmun betegség. Esetismertetésünkben bemutatjuk egy 37 éves nő kórtörténetét, akinek betegsége kétéves periódusban relapszáló-remittáló betegséglefolyásra emlékeztető, dinamikus kontrasztfokozott fehérállomány-elváltozásokkal jelentkezett. Szisztémás gyulladásos aktivitást, gyulladásos jeleket a cerebrospinalis folyadékban, pozitív szérum-autoantitesteket mutattunk ki, ami a beteg korábban felfedezett autoimmun betegségével együtt az autoimmun-gyulladásos kóreredet hipotézisét támogatja.]
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
Hasnyálmirigyrák: az ESMO klinikai gyakorlati irányelve a diagnózishoz, kezeléshez, követéshez*3.
Klinikai Onkológia
Gyógyszerbiztonsági szemelvények – a múlt tanulságai és a jövő lehetőségei4.
5.