Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Ideggyógyászati Szemle - 2020;73(07-08)
Tartalom
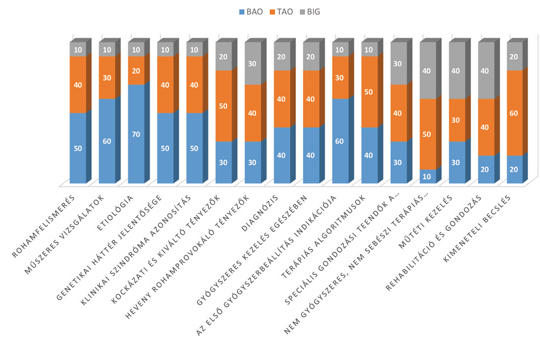
A bizonyítékon, illetve tapasztalaton alapuló orvosi szemlélet ütközései az epilepsziás betegek szakellátása során hozott egyes döntésekben
Célkitűzés – A szerző a vonatkozó szakirodalmi adatok és több évtizedes szakmai tapasztalata alapján kiemeli a bizonyítékon, illetve tapasztalaton alapuló betegellátási szemlélet mindennapos ütközési pontjait a felnőtt epilepszia-járóbetegellátás terepén. Kérdésfeltevés – Az epilepsziás betegek ellátása és gondozása során melyek azok a felelősségteljes döntési feladatok, amelyekben a leghatékonyabb megoldáshoz a tudományos eredmények önmagukban nem szolgáltatnak elegendő alapot? A vizsgálat módszere – Az epilepszia-szakellátás érvényes hazai szakmai irányelvét alapul véve, annak szerkezete szerint haladva áttekinti a betegellátási folyamatot, és kiemeli a célkitűzésnek megfelelő kritikus feladatokat. Rámutat a döntési dilemmák szakmai alapjaira (azok hiányosságára vagy bizonytalanságára, vagy a terület kutatásának nehézségeire). Eredmények – A szerző véleménye szerint a tapasztalaton alapuló szemlélet egyes vonatkozásokban felülírhatja a bizonyítékon alapulót az epilepsziabetegség definíciója, az epilepsziás roham besorolása, az etiológiai meghatározás, a genetikai háttér, a kiváltó és kockázati tényezők, az akut rohamprovokáló tényezők jelentőségének megítélésében. Ez pedig befolyásolhatja a komplex diagnózisalkotást. A gyógyszeres kezelés során az első szer beállításánál, a terápiás algoritmusok közötti választásban, valamint a farmakoterápia során alkalmazott gondozási teendőkben is érvényesülhetnek az ajánlástól eltérő egyéni szempontok. De ezek megjelennek a nem gyógyszeres kezelési módok döntési folyamatában éppúgy, mint a rehabilitáció és gondozás területén. Következtetések – A szakmai tapasztalat (és a betegérdek) érvényesítése a bizonyítékon alapuló orvosi szemlélet feltétlen kiegészítője, az optimális eredmény érdekében azonban több esetben felül is írhatja a hivatalos ajánlásokat. Ezért lenne szükség arra, hogy a magas szintű betegellátás érdekében a problémás betegek hivatalosan, szervezett formában is eljuthassanak azokba a centralizált intézményekbe, amelyekben a felelősségteljes döntések meghozatalára alkalmas szakemberek állnak rendelkezésre.
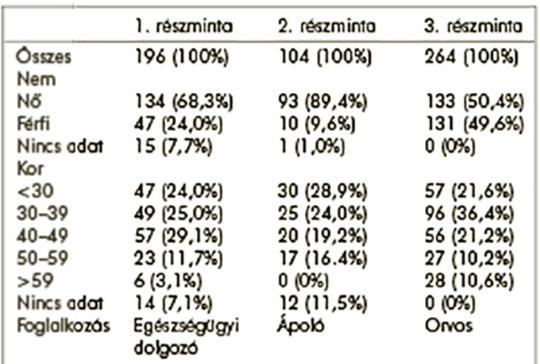
Az Oldenburg Kiégés Kérdőív és rövidített változatának összehasonlító elemzése
Háttér – A kiégés prevalenciájának meghatározására a humán szolgáltatószektorban dolgozók körében egyre gyakrabban használják az Oldenburg Kiégés Kérdőív két változatát, melyek a mérvadó Maslach Kiégés Kérdőív tartalmi és elméleti korlátait hivatottak áthidalni. Magyarországon nincsenek adataink sem a Mini-Oldenburg Kiégés Kérdőív, sem az Oldenburg Kiégés Kérdőív strukturális validitásáról. Cél – Az Oldenburg Kiégés Kérdőív és a Mini-Oldenburg Kiégés Kérdőív strukturális validálásának tesztelése magyar mintán. Módszer – Keresztmetszeti felmérésekben 564 fő vett részt (196 egészségügyi dolgozó, 104 ápoló és 264 klinikai orvos). A mérőeszközök konstruktumvaliditásának vizsgálatára megerősítő faktorelemzést, reliabilitásának vizsgálatára pedig belsőkonzisztencia-elemzést (Cronbach-α) használtunk. Eredmények – A Mini-Oldenburg Kiégés Kérdőív és az Oldenburg Kiégés Kérdőív rövidített változatának struktúrája megerősítette az eredeti kétdimenziós struktúrát (kimerülés, kiábrándultság). A Cronbach-α mutató alátámasztotta a mérőeszközök megbízhatóságát. Kiégés a résztvevők jelentős részét jellemezte mindegyik részmintában. A kimerülés dimenzióba tartozó vizsgálati személyek prevalenciája minden mintarészben 54,5% felett volt, valamint különösen magas volt a kiábrándultság dimenzióban magas pontszámot elért orvosok aránya (92%). Következtetések – Eredményeink elsősorban a Mini-Oldenburg Kiégés Kérdőív magyar változatának validitását és reliabilitását támasztják alá a kiégés mérésében klinikai orvosok és egészségügyi szakdolgozók körében.
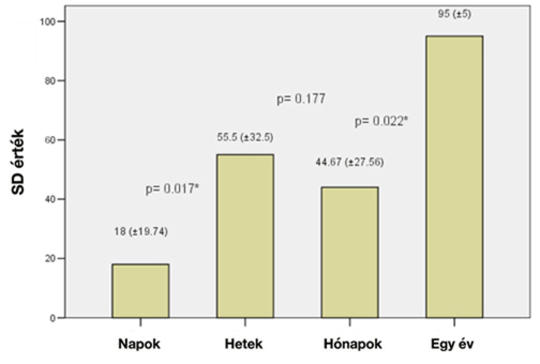
Mi történik a szédülő beteggel a sürgősségi osztály elhagyása után?
Bevezetés – A szédülés a fájdalom mellett az egyik leggyakoribb panasz, amellyel a beteg felkeresi az orvosi ellátást. A modern diagnosztika ellenére a szédülés okának diagnosztizálása napjainkban is nehéz feladat, számos buktatót rejt magában. Célkitűzés – Kérdőíves felmérésünk célja annak vizsgálata, hogy mi történik a szédülést panaszoló beteggel a sürgősségi ellátást követően. Kérdésfelvetés – A sürgősségi osztályon felállított diagnózis és a későbbi kivizsgálás eredménye között mennyire volt összefüggés? Hogyan alakult a betegek életminősége az idő függvényében? A vizsgálat módszere – A Semmelweis Egyetem Sürgősségi Betegellátó osztályán megjelent 879, szédülést panaszoló beteghez juttattuk el kérdőívünket. A vizsgálat alanyai – A kitöltött kérdőíveket 308 betegtől (110 férfi, 198 nő, átlagéletkor 61,8 ± 12,31 SD) kaptuk vissza, ezeket elemzésnek vetettük alá. Eredmények – A sürgősségi diagnózisok megoszlása a következőképpen alakult: centrális eredetű (n = 71), szédülékenység (n = 64) és BPPV (n = 51) voltak a leggyakoribb diagnózisok. A végleges diagnózis tisztázásáig eltelt idő leggyakrabban napokat (28,8%), illetve heteket (24,2%) igényelt, kiemelendő azonban, hogy 24,02%-ban végleges diagnózis sosem született. A sürgősségi és a végleges diagnózis között csupán 80 beteg esetén (25,8%) volt egyezés, amelyet alátámaszt a kvalitatív statisztikai elemzés (Cohen-féle Kappa-teszt) eredménye (κ = 0,560), moderált összefüggést indikálva. Megbeszélés – A sürgősségi osztályon felállított diagnózis és a későbbi kivizsgálás eredménye közötti korreláció alacsony, de az eredmények a nemzetközi irodalomban is hasonlónak mondhatók. Emiatt fontos a betegek követése, beleértve az otoneurológiai, illetve esetlegesen neurológiai kivizsgálás fontosságát. Következtetések – A szédüléssel jelentkező betegek sürgősségi diagnosztikája nagy kihívás. A pontos anamnézis és a gyors, célzott vizsgálat a nehézségek ellenére tisztázhatja a szédülés centrális vagy perifériás eredetét.
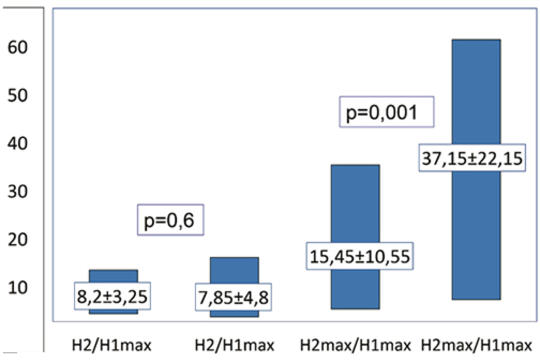
Változik-e a soleus-motoneuronok rekurrens gátlása Jendrassik-műfogás során?
Célkitűzés és kérdésfeltevés – A Jendrassik-műfogás alatti reflexélénkülésre eddig ellentmondó magyarázatok születtek. Munkánk során azt vizsgáltuk, hogy kétoldali erős kézszorítás során változik-e a soleus motoneuronjaira ható rekurrens gátlás. Módszer – A nervus tibialis ingerlésével soleus-H-reflexet váltottunk ki teljes nyugalmi állapotban és erős kétoldali kézszorítás alatt, váltakozva egyes (H1), illetve kettős ingerléssel (H2). A kettős ingerlésnél 10, 15, 20, illetve 25 ms ingerközti intervallumot és szupramaximális tesztingert használtunk. A H1- és H2-hullám amplitúdóit az M-hullám maximális amplitúdójának százalékos arányaként fejeztük ki. Páros Student-teszt és Bonferroni-korrekció segítségével összehasonlítottuk a kettős ingerlés során nyugalmi állapotban mért, százalékosan kifejezett H2max/H1max és H2/H1max amplitúdóarány értékeit a kézszorítás során kapott értékekkel. Vizsgálati alanyok – A vizsgálatban 28 egészséges önkéntes vett részt. Eredmények – A kézszorítás alatt kapott H1max/Mmax × 100 (37,5 ± 10,1) értékei (átlag ± 2SD) szignifikánsan magasabbak voltak a nyugalmi állapotban kapott (27,1 ± 7,4) értékekhez képest. A páros ingerlés során kapott H2max/ H1max × 100 értékei szignifikánsan magasabbnak bizonyultak kézszorítás alatt, mint nyugalmi állapotban, miközben a H2/H1max × 100 arány vonatkozásában a kézszorítás alatt, illetve a nyugalmi állapotban kapott értékek között szignifikáns különbséget nem találtunk. Következtetések – A H2max/H1max értékét a motoneuronok excitabilitása és a kondicionáló inger által kiváltott rekurrens gátlás egyaránt meghatározza, miközben a H2/ H1max értékét csak a rekurrens gátlás befolyásolja. Eredményeink alapján a Renshaw-sejtek megtartják gátló hatásukat a soleus motoneuronjaira távoli izomkontrakció esetén is. A Jendrassik-műfogás alatt megfigyelt soleus-H-reflex-növekedés nem magyarázható a rekurrens gátlás csökkenésével.
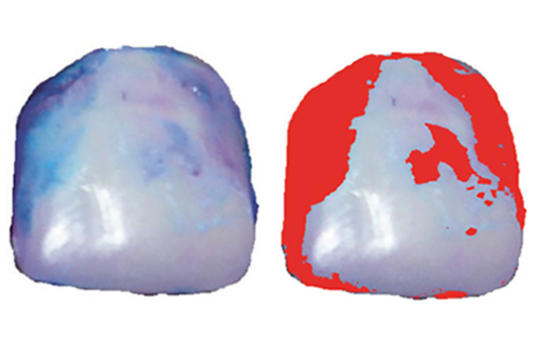
DBS-műtéttel kezelt Parkinson-kóros betegek kézügyesség-javulásának objektív mérése
A DBS- (deep brain stimulation, mély agyi stimuláció) műtéttel kezelt Parkinson-kóros betegek kézügyességének mérésével adatokat nyerhetünk a műtét sikerességéről, amely a beteg várhatóan javuló életminőségét is előrevetíti. Tanulmányunkban arra kerestük a választ, hogy az általunk fogászati vizsgálat során alkalmazott optikai és plakkfestési technika alkalmas-e a rutinszerű, egyszerű használatra, a műtét sikerességének megítélésére. Tíz Parkinson-kóros beteget vontunk be a vizsgálatba. Fogorvostan-hallgatók által felügyelt fogmosás után több alkalommal standard körülmények között a fogakon képződő bakteriális depozitum (dentális plakk) megfestését követően lefényképeztük a frontfogakat. A digitális fényképfelvételeken mértük a fogak plakkal való fedettségét. Eredményeink szerint a fogmosási hatékonyság a DBS-műtétet követően szignifikánsan javult, aminek hátterében a betegek kézügyességének javulása állhat. Távolabbi célunk az, hogy a fenti módszert nagyobb esetszámon is alkalmazzuk a betegek tüneti javulásának megítélésére.
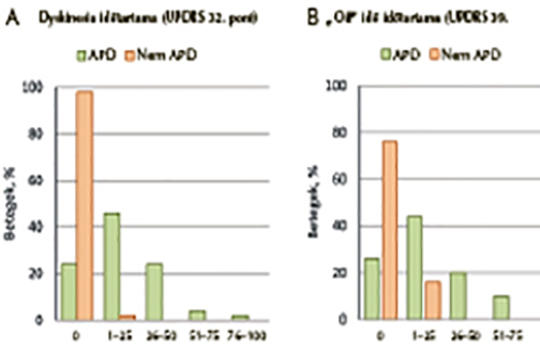
Az előrehaladott Parkinson-kór jellemzői a klinikai gyakorlatban: az OBSERVE-PD vizsgálat eredményei és a magyarországi alcsoport elemzése
Az előrehaladott Parkinson-kórban szenvedő betegek nagy részét speciális mozgászavarközpontokban kezelik. Jelenleg nincs egyértelmű konszenzus a Parkinson-kór stádiumainak meghatározására; az előrehaladott stádiumban levő Parkinson-kóros betegek csoportja, a betegirányítás folyamata, és az előrehaladott Parkinson-kór jellemzésére használt klinikai vonások nincsenek megfelelően körülhatárolva. Ennek a megfigyelésen alapuló vizsgálatnak az elsődleges célja a részt vevő mozgászavarközpontokban dolgozó orvosok megítélése szerint előrehaladott Parkinson-kórban szenvedő betegek csoportjának tanulmányozása volt. Jelen közleményben a magyar betegek adatai kerülnek elemzésre. A keresztmetszeti, beavatkozással nem járó, több országra és centrumra kiterjedő vizsgálatban 18 ország vett részt. A betegek adatait egyetlen betegtalálkozó alkalmával gyűjtötték. A Parkinson-kór aktuális státuszát az Egységesített Parkinson-kór Pontozó Skála (UPDRS) II., III., IV. és V. (módosított Hoehn–Yahr-skála) részeivel mértük fel. A nem motoros tüneteket a Nem motoros Tünetek Skálával (NMSS) értékelték, az életminőséget pedig a nyolckérdéses Parkinson-kór Életminőségi Kérdőívvel (PDQ-8). A Parkinson-kór előrehaladott/nem előrehaladott stádiumba történő besorolása egyrészt az orvos értékelése, másrészt a Delphi módszerrel kialakított kérdéssor felhasználásával történt. Összesen 2627, Parkinson-kórban szenvedő beteg adata került dokumentálásra 126 vizsgálóhelyen. Magyarországon négy mozgászavarközpontban 100 beteg bevonására került sor, akiknek 50%-a volt előrehaladott stádiumú az orvos megítélése szerint. Az előrehaladott Parkinson-kóros betegek pontszámai lényegesen jelentősebb károsodást mutattak, mint a nem előrehaladott stádiumú betegek pontszámai: UPDRS II (14,1 vs. 9,2), UPDRS IV Q32 (1,1 vs. 0,0) és Q39 (1,1 vs. 0,5), UPDRS V (2,8 vs. 2,0) és PDQ-8 (29,1 vs. 18,9). A magyar mozgászavarközpontok orvosai a Parkinson-kóros betegek felét értékelték előrehaladott stádiumúnak, rosszabb motoros és nem motoros tünetekkel és rosszabb életminőséggel, mint a nem előrehaladott stádiumú betegek esetében. Annak ellenére, hogy alkalmasnak találták eszközös kezelésre, ezen betegeknek a 25%-ánál nem indult el az.
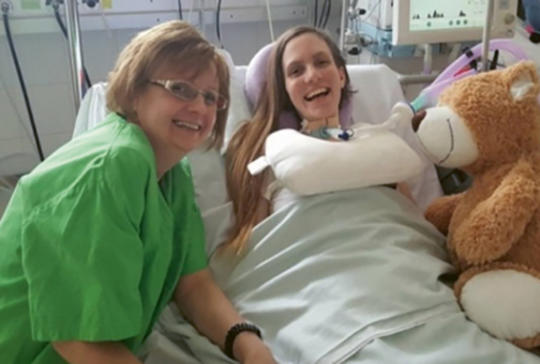
Magas nyaki gerincvelősérült beteg komplex intenzív ellátása, rehabilitációja rekeszi pacemaker alkalmazásával
2016 nyarán motorbalesetben politraumát szenvedett 21 éves nőt szállítottak kórházunkba. Diagnosztikus vizsgálatokkal a C. II. csigolyán a dens teljes csontszélességnyi, gerincvelőt komprimáló diszlokációval járó törése, a bal humerus mellett a femur, illetve a sacrum és az os pubis törése igazolódott. Osztályunkon eltöltött 1,5 éve alatt a légzési elégtelenség és a tetraplegia következtében fellépő problémákkal kellett megküzdenünk. Ennek részeként került sor a svédországi Uppsalában elektrofiziológiai vizsgálatra és rekeszi pacemaker beültetésére. A gerincvelő-sérülés korszerű, komplex ellátása és rehabilitációja több orvosi és nem orvosi szakma szoros szakmai együttműködését igényli. Célunk a maximálisan elérhető életminőség (quality of life) megteremtése volt. Érdemes a történetünk szélesebb körben történő bemutatása, hiszen jó példaként szolgálhat orvosi és nem orvosi társszakmák szoros együttműködésére.
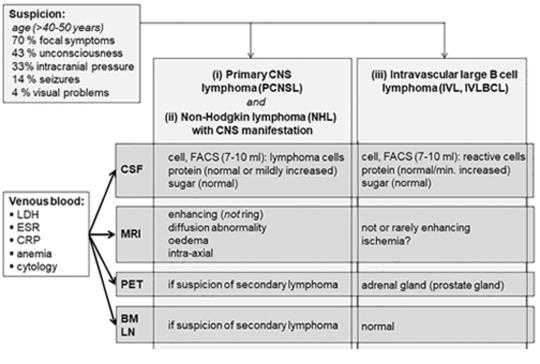
[Longitudinális extenzív transzverzális myelitisként jelentkező idegrendszeri lymphoma]
[Célkitűzés – Két, kifejezetten ritka, longitudinális extenzív transzverzális myelitisként (LETM) jelentkező, szubakut lefolyású, post mortem kórismézett, intravascularis, nagy B-sejtes, valamint szekunder T-sejtes idegrendszeri lymphoma bemutatása. A diagnosztikus problémák, a meg - tévesztő radiológiai és szövettani vizsgálatok okainak keresése, és a tennivalóink megfogalmazása ezekben a nehezen diagnosztizálható betegségekben, eseteink és másutt közölt esetek alapján. Módszer, esetismertetések – Neurológiai osztályra való felvételekor a 48 éves nő parapareticus volt, az MR-vizsgálat LETM-re utalt, de a kezelés hatástalan maradt. Pneumonia és befolyásolhatatlan polyserositis miatt ápolásának negyedik hetében meghalt. A patológiai vizsgálat intravascularis diffúz nagy B-sejtes lymphomát (IVL) derített fel. Második esetünkben, egy 61 éves férfinél fejfájás és paraparesis miatt végzett MR-vizsgálat gyulladás látszatát keltő, bitemporalis elváltozást és LETM-et állapított meg. A vizsgálatok eredménytelenek maradtak, az IVL gyanúja miatt végzett áramlásos citometria és az izombiopszia is. Mellkasi, hasi CT-vizsgálat a bal tüdőben, kis területen, gyulladásos gócos elváltozást, a jobb mellékvesében adenomát talált. Az érintett temporalis területből neuronavigációval vett minta T-sejt mediálta meningoencephalitisre utalt, diffúz nagy B-sejtes lymphoma lehetőségét kizárta. A beteg állapota fokozatosan romlott, a kórházi felvételt követő hatodik héten meghalt. A patológiai vizsgálat során a mellékvesével összefüggő, adeno - má nak vélt daganat, valamint a pancreasfarokban és a tüdőben talált elváltozás perifériás T-sejtes lymphomának bizonyult, ugyanúgy, mint az agyban és a gerincvelőben talált elváltozások. A lymphoma megtévesztően gyulladás látszatát keltette a szövettani mintákban, ugyanúgy, mint az MR-vizsgálatoknál. Következtetések – Lymphoma manifesztálódhat LETMként. Etiológiailag bizonytalan, atípusos LETM esetén, 40 évesnél idősebbeknél, eseteinkre és előzőleg közölt ese - tekre is hivatkozva, a rutinkivizsgálás részeként, hangsú - lyozottan minél hamarabb random bőrbiopszia javasolt (sub cutan zsírszövettel együtt), a comb és a has bőréből. A lelet, kiderítve az intravascularis lymphomát, megteremti az agresszív kemoterápia feltételeit. Ezzel egyidejűleg a liquoráramlási citometriás vizsgálata is javasolt. A bőrbiopszia negativitása esetén, ha lymphoma gyanúja továbbra is fennáll, mintavétel javasolt esetleges szisz té - más primer gócból (csontvelőből, nyirokcsomóból vagy mellékveséből), ha ez eredménytelen, a spinalis elváltozással rendszerint egyidejű cerebralis gócok egyikéből, az IVL, a diffúz nagy B-sejtes lymphoma, de a ritka Tsejtes lymphoma kizárására is, vagy bizonyítására.]
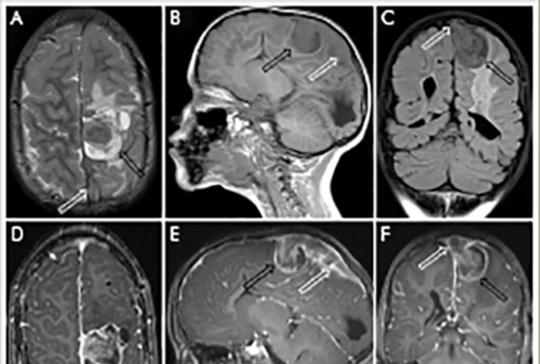
[Extraskeletalis, intraduralis, nem metasztatikus Ewing-sarcoma]
[Intracranialis lokalizációjú Ewing-sarcoma nagyon ritkán fordul elő. Egy négyéves fiúgyermek klinikai és képalkotó vizsgálatainak jellegzetességeit ismertetjük. Koraszülött volt, intraventricularis vérzés szövődményeként kialakult posthaemorrhagiás hydrocephalus miatt ventriculoperitonealis sönt beültetésen esett át újszülöttkorában. Rendszeres gondozás során nem észleltük söntvezetési zavar vagy emelkedett intracranialis nyomás tüneteit. Nyolc hónapos korában készült utolsó képalkotó vizsgálata. Négyéves korában ismétlődő hányás, fokális epilepsziás rohamok kezdődtek. Koponya-MR-vizsgálata bal oldali frontoparietalis, a sinus sagittalis superiorba betörő térfoglaló folyamatot mutatott. Craniotomia során a tumor teljes eltávolításra került. A tumorszövet hisztológiai vizsgálata igazolta a kis, kék, kerek sejtes daganatot. A Ewing-sarcoma diagnózisát az EWSR1-géntranszlokáció kimutatása FISH-módszerrel megerősítette. A staging vizsgálatokkal metasztázis nem volt kimutatható. A beteg az EuroEwing99 protokoll szerint kapta meg kezelését. 10 év telt el a diagnózis és a műtét óta, jelenleg is tumor- és rohammentes, életminősége jó.]
1.
2.
3.
4.
5.
1.
2.
Ideggyógyászati Szemle Proceedings
A Magyar Stroke Társaság XVIII. Kongresszusa és a Magyar Neuroszonológiai Társaság XV. Konferenciája. Absztraktfüzet3.
4.
5.
Egészségpolitika
A MOK és a MOSZ további lépéseket tesz a szakma és a biztonságos betegellátás érdekében