Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 117
A célvérnyomás-tartomány és a hypertonia nem gyógyszeres kezelése
A nemzetközi ajánlások, és így a hazai irányelv is, a célvérnyomás-tartomány és nem a célvérnyomásértékek alkalmazását javasolják, hiszen ezek a mindennapi gyakorlatnak is jobban megfelelnek. A magasvérnyomás-betegség kezelésében kiemelt jelentőségű a nem gyógyszeres kezelés ( a túlsúly csökkentése, dohányzás abbahagyása, sófogyasztás csökkentése, rendszeres fizikai aktivitás) mielőbbi elkezdése.
Rezisztens és szekunder hypertoniák
A hypertonia a cardiovascularis események és halálozás vezető rizikófaktora világszerte. A terápiarezisztens hypertonia esetében a terápia ellenére fokozott a hypertoniával összefüggő cardiovascularis és renalis morbiditás. A valódi terápiarezisztens hypertoniában a szekunder hypertonia prevalenciája rendkívül magas. Mivel az időben történő adekvát kezelés nélkül nemritkán súlyos szövődmények várhatók.
Poszt-Covid szindróma autonóm idegrendszeri eltérései
Irodalmi adatok alapján Covid-betegséget követően az esetek körülbelül 80%-ában neurokognitív maradványtünetet észlelhető. Ezen tünetek egy része az autonóm idegrendszer károsodásával hozható összefüggésbe (például homályos látás, palpitatio, szemszárazság).
A krónikus stressz szerepe az essentialis hypertonia kialakulásában. A rilmenidin helye a stressz által kiváltott hypertonia kezelésében
A hypertonia a cardiovascularis betegségek egyik önálló rizikótényezője. Kialakulásában számos tényező játszik szerepet. Ezek közül a krónikus stressz a szimpatikus aktivitás fokozásán keresztül eredményezheti a magasvérnyomás-betegség kialakulását. A szimpatikus idegrendszeri aktivitás emelkedésének jeleit elsősorban a hypertonia kezdeti – perctérfogat-fokozódással járó – szakaszában észlelhetjük. A szimpatikus aktivitás fokozódása a hemodinamikai következményeken (perctérfogat-emelkedés, tachycardia, coronariavasoconstrictio, proarrhythmia) túl számos kedvezőtlen következménnyel járhat. A metabolikus (inzulinrezisztencia, dyslipidaemia), strukturális és trofikus hatásokon túl (endotheldiszfunkció, vascularis hypertrophia, myocardium-hypertrophia), thromboticus és humorális (prokoaguláció, thrombocytaaggregáció-fokozódás, nátriumretenció, renin-angiotenzin-aldoszteron tengely aktivációja) folyamatok indulhatnak el, amelyek több támadásponton károsíthatják a szervezet működését. A fokozott szimpatikus aktivitás kedvező befolyásolására számos antihypertensiv gyógyszercsoport áll rendelkezésünkre. Idetartoznak a perifériásan ható alfa- és béta-blokkolók, továbbá a centrálisan ható vegyületek. Ez utóbbiak első generációját (például clonidin, guanfacin, alfa-metildopa) – jelentős mellékhatásprofiljuk miatt – jelenleg ritkán, egyáltalán nem vagy csak szűk indikációs körben alkalmazzuk. A második generációs, centrálisan ható vegyületek közül a rilmenidin, az imidazolin-I1-receptorok stimulációjának útján fejti ki kedvező hatásait, amelyeket kihasználhatunk a szimpatikus idegrendszer fokozott aktivitásával járó enyhe vagy mérsékelt hypertoniában.
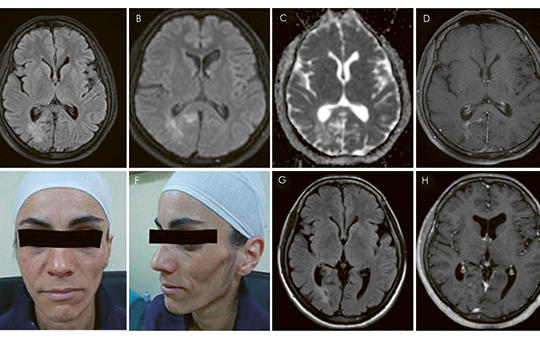
[Relapszáló-remittáló betegségnek tarthatjuk-e a Parry–Romberg-szindrómát?]
[A progresszív hemifacialis atrophia néven is ismert Parry– Romberg-szindróma ritka, lassan progrediáló betegség, amit az arcbőr és az arc bőr alatti kötőszöveteinek egyoldali, fájdalmatlan atrophiája jellemez. A kórkép viszonylag gyakran (az esetek 15–20%-ában) jár együtt neurológiai manifesztációkkal (epilepszia, migrén, trigeminusneuralgia). A lehetséges okok között a következő etiológiai tényezőket tartják számon: fertőzés, az embrionális fejlődés zavara, szimpatikus diszfunkció, autoimmun betegség. Esetismertetésünkben bemutatjuk egy 37 éves nő kórtörténetét, akinek betegsége kétéves periódusban relapszáló-remittáló betegséglefolyásra emlékeztető, dinamikus kontrasztfokozott fehérállomány-elváltozásokkal jelentkezett. Szisztémás gyulladásos aktivitást, gyulladásos jeleket a cerebrospinalis folyadékban, pozitív szérum-autoantitesteket mutattunk ki, ami a beteg korábban felfedezett autoimmun betegségével együtt az autoimmun-gyulladásos kóreredet hipotézisét támogatja.]
Hypertonia, COPD és Covid-19. Fókuszban az antihipertenzív terápia
A hypertonia gyakori társbetegsége a krónikus obstruktív tüdőbetegség, ami gyakran elkerüli a kezelőorvosok figyelmét. A kezelés kiválasztásakor ismerni kell mindkét kórkép patomechanizmusában részt vevő tényezőket. Kiemelendő a hypoxia, a szimpatikus idegrendszer tónusának fokozódása és a renin-angiotenzin-aldoszteron rendszer aktivációja. Mindkét betegségben nagy szerepe van az érfalak károsodásának, az endotheldiszfunkciónak. A terápia célja a kockázati tényezők megszüntetése, a vérnyomás normalizálása, továbbá a cardiocerebrovascularis, renalis és pulmonalis károsodások megelőzése, következésképpen a betegek élettartamának meghosszabbítása és életminőségük javítása. A Covid-19-ben szenvedő betegek állapotát jelentősen rontja a hypertonia és a COPD is, mert fokozzák a betegség súlyosságát, és növelik a hospitalizált betegek arányát, valamint a mortalitást is. A hypertonia kezelésében COPD és Covid-19 fennállása esetén is kiemelendőek a renin-angiotenzin-aldoszteron rendszert gátló gyógyszerek, így az angiotenzinkonvertáló-enzimet gátlók vagy az angiotenzin-II-AT1-receptorantagonisták. Különös figyelem fordult a mineralokortikoidreceptor-antagonista spironolakton kedvező hatására is. Szükség esetén a többi vérnyomáscsökkentő szer (kalciumantagonisták, tiazid típusú diuretikum, nagy szelektivitású β1-receptor-antagonisták) is kiegészítheti a kezelést. A COPD terápiájában alkalmazott hosszú hatású β2-receptor-agonisták, a muszkarinreceptor- antagonisták és az inhalációs kortikoszteroidok, illetve ezek kettős, esetenként hármas kombinációi alkalmazhatók hypertonia és COPD esetén is. Fontos megjegyezni, hogy a statinkezelés és a D3-vitamin is javíthatja a Covid-19-ben szenvedő betegek állapotát.
Nemi különbségek a coronariaarteriolák sportadaptációjában
A coronariarezisztencia-erek biomechanikai és funkcionális adaptációját a fiziológiás balkamra-hypertrophia kisállatmodelljében még részletesen nem vizsgálták, a lehetséges nemi különbségek ismeretlenek. Ezért tűztük ki célul ezen arteriolák funkcionális és strukturális adaptációjának tanulmányozását edzés hatására. Wistar patkányokat négy csoportba osztottunk: hím kontroll, nőstény kontroll, hím úszó és nőstény úszó. A sportoló állatok 12 hetes intenzív úszóedzésprogramban vettek részt. A tréning befejezését követően a szív funkcióját echokardiográfiával vizsgáltuk, majd a coronariaerek biomechanikai és funkcionális tulajdonságait nyomás-angiométerrel tanulmányoztuk. Az edzett nőstény patkányoknak jelentősen nagyobb volt a szívtömeg/testtömeg aránya a hímekkel összevetve. Edzés hatására a coronariaerek külsőátmérő-változatlansága mellett a belső átmérő csökkent, emelkedett falvastagság/lumen arányt létrehozva a hím és nőstény állatokban egyaránt. A spontán és TxA2-agonistaindukált tónus és kontrakció csak a nőstény úszó állatokban emelkedett meg, míg az endothelfüggő relaxáció a hím úszó állatokban javult szignifikánsan. A coronariaarteriolák vascularis reaktivitása nőtt edzés hatására mindkét nemben, de nőstényeknél és hímeknél eltérő mechanizmussal. Eredményeink alapján a koszorúér-arteriolák alkalmazkodnak a megnövekedett terheléshez a hosszú távú testmozgás során és ez az adaptáció nemtől függ. A megfigyelt nemi különbségek hozzájárulhatnak az artériák fiziológiás és kóros funkciójának jobb megértéséhez az aktív és visszavonult sportolókban.
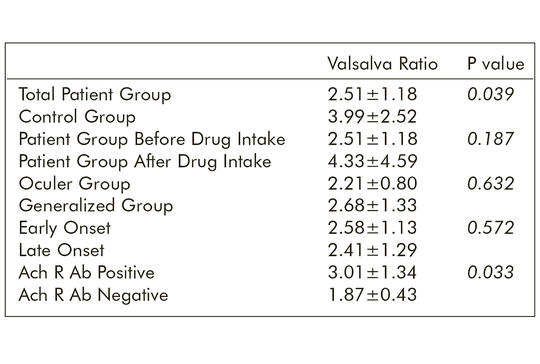
[Myasthenia gravis-betegek autonóm rendellenességeinek elektrofiziológiás vizsgálata: prospektív tanulmány]
[A myasthenia gravis (MG) a neuromuscularis junctio autoimmun típusú megbetegedése. Az autonóm rendellenességeket nem gyakran társítják myasthenia gravishoz. A vizsgálat célja az volt, hogy megállapítsuk, milyen autonóm működés jellemzi az MG-betegek különböző alcsoportjait, és megvizsgáljuk az acetilkolinészteráz-inhibitorok hatásait. A vizsgálatba 30 autoimmun MG-beteget és 30 egészséges önkéntest vontunk be. Az autonóm működés tesztelése érdekében szimpatikus bőrreakció (SSR) és R-R intervallumvariáció analízis (RRIV) vizsgálatokat végeztünk. Az acetilkolinészteráz-inhibitor-kezelésben részesülő betegek körében kétszer végeztük el a vizsgálatokat. Az RRIV hiperventiláció alatti növekedése nagyobb (p = 0,006) és a Valsalva-arány alacsonyabb (p = 0,039) volt a kontrollcsoport tagjainál. Az SSR-amplitúdók alacsonyabbak voltak a gyógyszer bevétele után (p = 0,030). A gyógyszer bevétele után eltelt idő növekedésével megnyúlt SSR-látenciákat kaptunk (p = 0,043). A Valsalva-arány alacsonyabb volt az AchR antitestre negatív csoportban (p = 0,033). Mind az okuláris, mind a generalizált MG-betegek körében szubklinikus paraszimpatikus rendellenesség mutatható ki, különösen az AchR antitestre negatív csoportban. A piridostigmin perifériás szimpatikus kolinerg nonkumulatív hatással rendelkezik.]
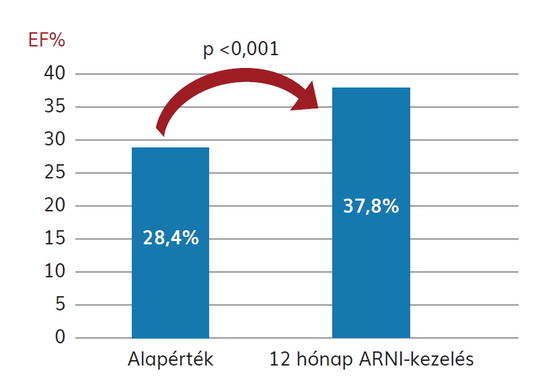
Az angiotenzinreceptor-neprilysin inhibitor (ARNI) kezelés lehetősége hypertoniában
A natriureticus peptid (NP) egy fontos endokrin, autokrin és parakrin rendszer, amely állandó interakcióban van a RAAS-sal és a szimpatikus idegrendszerrel annak érdekében, hogy a cardiorenalis homeosztázis folyamatosan biztosított legyen. Kóros körülmények között – amennyiben a szívben nyomás/volumen terhelés alakul ki vagy változik az értónus, illetve megbomlik a nátrium-víz háztartás egyensúlya – az NP-rendszer elindítja a szervezet védekezőmechanizmusát. A neutrális endopeptidáz (NEP) inaktiválja a vasodilatator NP-ken túl a bradikinint, másrészt a vasoconstrictor hatású angiotenzin-II-t és endothelin-I-et is. Ebből az ismeretből indult ki a gondolat, hogy a NEP-hatás gátlása (NEPg) potenciális kedvező lehetőséget nyújt a szívelégtelenség és a hypertonia kezelésében, csak az angiotenzin-II-serkentő hatást szükséges blokkolni. Hosszas keresés után jutottak el egy kettős hatású molekulához, amelyben érvényesült a NEP-gátlás (szakubitril) és az angiotenzin-II AT1- receptor-antagonista valzartán (ARNI) kedvező hatása. Számos klinikai vizsgálat igazolta, hogy az ARNI önmagában és más antihipertenzív szerekkel kombinálva szignifikánsan csökkenti az SBP-t és a DBP-t hypertoniás betegekben. Hatása izolált szisztolés hypertoniában és krónikus vesebetegségben is érvényesül. ACEinhibitorral együtt adni nem szabad. Az eddigi klinikai tapasztalatok alapján jogos remény van, hogy a közeljövőben az ARNI-t is besorolják az alkalmazható antihipertenzív szerek közé.
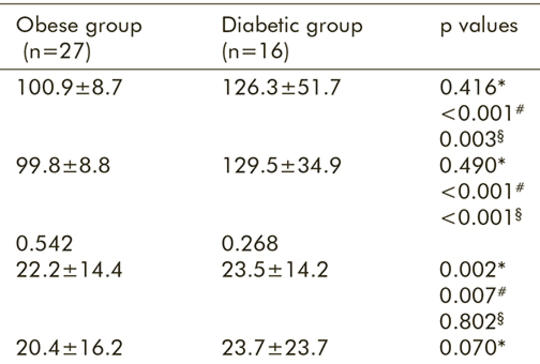
[A PAP-terápia az elhízás vagy a diabetes fennállásától függetlenül normalizálja a glükózmetabolizmust obstruktív alvási apnoéban]
[Az obstruktív alvási apnoe szindróma (OSAS), a 2-es típusú cukorbetegség (DM2) és az elhízás között komplex és többirányú a kapcsolat. OSAS-betegek esetén az elhízás és a visceralis zsír hozzájárul a DM2 kialakulásához, rosszabbodásához. Másrészt a szimpatikus idegrendszer aktivációjának következtében leptin- és inzulinrezisztencia kialakításával az OSAS maga is elhízáshoz vezet. OSAS-ban szenvedő elhízottak esetén tovább nő a DM2 kialakulásának esélye. A témába vágó vizsgálatok eltérő hossza és az eltérő betegadherencia miatt ellentmondásos adatokkal rendelkezünk az OSAS aranystandard terápiájának számító pozitív légúti nyomás- (PAP-) terápia glykaemiás kontrollra gyakorolt hatásával kapcsolatban. Kohorszvizsgálatunkban normál testsúlyú nem cukorbeteg OSAS-betegek, elhízott nem cukorbeteg OSAS-betegek és cukorbeteg OSAS-betegek körében tanulmányoztuk a PAP-terápia glükózmetabolizmusra kifejtett hatását. Prospektív vizsgálatunkban 67, három hónapos PAP-terápiával hatékonyan kezelt OSAS-beteg adatait elemeztük. Az apnoe-hypopnoe index a cukorbeteg csoportban volt a legnagyobb, szignifikánsan magasabb, mint a normál testsúlyú csoportban (p = 0,021). A normál testsúlyú csoporthoz képest az átlagos HOMA-értékek szignifikánsan magasabbak voltak az elhízottak (p = 0,002) és a cukorbetegek (p = 0,001) csoportjában; a különbség a PAP-terápia után is szignifikáns maradt. A HbA1c-szintek szignifikánsan magasabbak voltak a cukorbetegek csoportjában, mint a normál testsúlyú (p = 0,012) és az elhízott (p = 0,001) csoportban. PAP-terápia után a HbA1c-szintek szignifikánsan csökkentek a normál testsúlyú (p = 0,008), az elhízott (p=0,034) és a cukorbeteg (p = 0,011) csoportban egyaránt. Nem volt összefüggés kimutatható a HbA1c-szintek változása és az életkor (p = 0,212), a BMI (p = 0,322), az AHI (p = 0,098) vagy az oxigénszintek (p = 0,122) között. Az OSAS kezelése PAP-terápiával hatékonyan befolyásolja a glükózmetabolizmust, nem-csak cukorbetegek, de elhízott és normál testsúlyú OSAS-betegek esetében is. Habár a szakirodalomban a PAP-terápia glykaemiás kontrollra gyakorolt hatásával kapcsolatban ellentmondásos adatok találhatók, hangsúlyozni kell, hogy a PAP-terápia sikerességének fő determinánsa a megfelelő terápiás időtartam és a kielégítő betegadherencia.]
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.