Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 779
Idegtudományok
2022. MÁRCIUS 08.
Mi történik az agyunkban, amikor meghalunk?
Először rögzítették EEG-vel egy haldokló ember agyhullámait. Az agy az átmenet során és 30 másodpercig a halál után is aktív és koordinált maradt. Az átmenet során az álmodásra, a memória-előhívásra és a meditálásra jellemző EEG-hullámok jelentek meg.
A nem alkoholos zsírmájbetegség
A nem alkoholos zsírmájbetegség becslések szerint az emberiség 25%-át érinti, gyakran társul más anyagcserezavarokkal és nagymértékben heterogén a lefolyása. Steatosis formájában csekély a súlyosabb májkárosodás valószínűsége, míg a steatohepatitisszel járó esetek harmada cirrhosis felé halad, és súlyos szövődményként primer májrák kialakulásához is vezethet. Ennek valószínűsége együtt növekszik a májfibrosis mértékével, valamint a 2-es típusú cukorbetegség, esetleg két vagy több anyagcsere-rizikófaktor jelenléte esetén. A betegség azonban, a májkárosodás súlyosságától függetlenül, fokozza a cardiovascularis betegségek, a diabetes és a malignus daganatok iránti fogékonyságot, és ennek megfelelően rövidíti a várható élettartamot. Mindezek ellenére az egészségügyi szakemberek és betegek ismeretei a kórképpel kapcsolatosan meglehetősen korlátozottak. Ebben valószínűleg szerepet játszik az is, hogy a nem alkoholos zsírmájbetegségnek egyelőre nincs általánosan elfogadott gyógyszeres terápiája. Tekintve, hogy a betegség alapvető oka leggyakrabban a kalóriatöbblet, az elsődleges kezelés lényege az életmód-változtatás, a mediterrán diéta, az alkoholfogyasztás kerülése és a rendszeres fizikai aktivitás. Szélesebb körű ismeretterjesztés segítheti mindennek felismerését és elfogadását az alapellátásban, párhuzamosan a májfibrosis kétlépcsős szűrésének bevezetésével, amely a fokozott rizikójú betegek hatékony felismerését és ellátását célozza.
A műtét utáni fájdalomcsillapítás minőségének felmérési lehetőségei: egydimenziós skálák
A műtét utáni fájdalomcsillapítás minőségének mérésére egyre nagyobb figyelem irányul a klinikai gyakorlatban, mivel a nem megfelelően kezelt fájdalom számos negatív következménnyel jár mind a betegek, mind az egészségügyi ellátást végzők számára. Az ellátás minőségértékelésének fontos komponense a betegkimenetek mérése, ehhez pedig rendszeres fájdalomértékelések és megbízható fájdalomfelmérő eszközök szükségesek. Közleményünk fő célja a műtét utáni fájdalom felmérésére vonatkozó skálák, fájdalomfelmérő eszközök felkutatása a releváns szakirodalmi közleményekben, amelyhez szisztematikus irodalomkutatást végeztünk PICO (population, intervention, control, and outcomes) technika segítségével. Összesen 396 hozzáférhető és értékelhető cikket találtunk, amelyekből a legfontosabb 31 angol és három magyar nyelvű írás eredményeit összegezzük. A fájdalomcsillapítással foglalkozó szervezetek műtétet követően rendszeres fájdalomfelmérést ajánlanak, amelyhez egydimenziós és többdimenziós fájdalomfelmérő eszközök állnak rendelkezésre. Az egydimenziós skálák közül a Numerikus Fájdalomfelmérő Skálát (Numerical Rating Scale, NRS), a Vizuális Analóg Skálát (Visual Analogue Scale, VAS) és a Verbális Leíró Skálát (Verbal Descriptor Scale, VDS) hasonlítjuk össze a műtét utáni fájdalom mérésének szempontjából azonosítható előnyök, valamint korlátozó tényezők bemutatásával. Bár a klinikumban az NRS-t használják a legszélesebb körben, a VAS érzékenyebb a változások detektálására és statisztikai szempontból is a legjobban kezelhető. A VDS-nek is van előnye, mégpedig az, hogy az eredmény értelmezésében nincsenek jelentős eltérések. A VAS ugyanakkor használati szempontból a legbonyolultabb, a legkevésbé preferált a betegek körében, és közvetlenül műtét után sem mindig alkalmazható. A VDS a legkevésbé érzékeny mérőeszköz, amelynek eredményét a szóértelmezés eltérései befolyásolják és gyenge szókincsű betegeknél nem alkalmazható. Az egydimenziós skálák előnye, hogy gyorsan bevethetők és egyszerű a használatuk, de a fájdalomnak csak egy dimenzióját, az intenzitását mérik, a beteg által megadott értékek és a fájdalom megélése, valamint a megfigyelhető következmények közötti kapcsolat az esetek érdemi részében nem egyértelmű. Ezért, amikor a körülmények lehetővé teszik, érdemes megfontolni a multidimenzionális eszközök használatát.
A magyarországi dohányzásleszokást támogató telefonos tanácsadás
Az Országos Korányi Pulmonológiai Intézet Dohányzás Leszokást Támogató Módszertani Központja 2013 óta ingyenes segélyvonalat működtet, amelynek az a feladata, hogy a dohányzásról leszokni vágyókat szakmai tanácsokkal lássa el, tájékoztatást adjon a leszokástámogatási lehetőségekről, programokról, az érdeklődőt szükség esetén a megfelelő egészségügyi ellátás keretei közé irányítsa. Meghatározott protokollt követve, a proaktív telefonos beszélgetés hat héten át tart, heti egyszeri alkalommal. A tanulmány az elmúlt hat év tevékenységét ismerteti. Retrospektív longitudinális vizsgálat. Az adatokat leíró statisztikai módszerrel elemeztük. A 2015-től 2020-ig terjedő időszakban 24 286 üzenet érkezett a telefonos tanácsadás üzenetrögzítőjére. Az érdeklődők megközelítőleg 55%-ával sikerült beszélgetést kezdeményezni. Az ingyenesen, bárki számára elérhető segítségnyújtó vonalat leginkább az alacsonyabb iskolai végzettségűek és nehezebb anyagi körülmények között élő emberek veszik igénybe. A segítségkérők nikotinfüggősége erős volt. A program különösen fontos azoknak a dohányzóknak, akik egyébként kevésbé részesülnének szakértői támogatásban. 2015–2020 között a programban résztvevők átlagos absztinencia aránya a proaktív hívásokat követően 16% volt. A kiindulási absztinenciaarány 2015-ben 19% volt, ami 2020-ban visszaesett 6%-ra. Ezen időszakban a leszokók arányának átlaga a féléves követésnél 13%, az egyévesnél 9% volt. Az alacsony leszokási arány egyik lehetséges oka, hogy a telefonos tanácsadási program csak a viselkedés változására tud hangsúlyt fektetni, közvetlen segítséget azonban nem ad a gyógyszeres támogatáshoz. Ezért az egészségügyi dolgozóknak kiemelt szerepük van abban, hogy ösztönözzék a dohányzót a leszokásra, és emellett a nikotinmegvonás kezelésére.
A cardiovascularis rehabilitáció főbb sajátosságai posztakut Covid-19-ben
A SARS-CoV-2-fertőzés okozta pandémia nagy kihívás világszerte. A döntően légúti károsodást okozó járvány intézményi ellátásának alappilléreit az akut és az intenzív ellátás adja. Ugyanakkor, a túlélők funkcionális állapotának és életminőségének javítása, valamint a szövődmények hatásának csökkentése érdekében a rehabilitációnak kiemelt jelentősége van. Becslések szerint az elbocsátott betegek 40-50%-a igényel valamilyen egészségügyi támogatást, illetve 4-5%-uk fekvőbeteg-rehabilitációt. A respiratórikus rendszer érintettsége mellett a Covid-19 okozta cardiovascularis hatások (szívelégtelenség és myocarditis, akut coronariaszindróma, ritmuszavar, vénás thromboembolia) is részei a szisztémás gyulladásos folyamatoknak, melyek a hospitalizált betegek 7–28%-át érinthetik, továbbá tartós életminőség-romláshoz és munkaképesség-elvesztéshez vezethetnek. Az összefoglaló a rendelkezésre álló tudományos adatbázisok, szakértői konszenzusok és európai szakmai társasági ajánlások alapján mutatja be a posztakut-Covid kardiológiai rehabilitáció és ezen belül a fizikai gyakorlatok ajánlott módját, feltételeit, intenzitását. Kitér a munkába és a sporttevékenységhez való visszatérés javasolt feltételeire. A strukturált tréning a kardiológiai rehabilitáció egyik igen fontos és alacsony kockázatú eleme, amely csökkenti a cardiovascularis komplikációkat, a thromboemboliás szövődményeket, a szisztémás gyulladást és a mortalitást, javítva a funkcionális felépülést és az endothelfunkciót. A fizikai tréning tervezését a betegek komplex felmérése kell, hogy megelőzze. Rizikófelmérés, teljesítőképesség és funkcionális felmérések szükségesek az egyénre szabott tréning intenzitása, gyakorisága és a mód kiválasztása érdekében. Mindez megfelelő szekunder prevenciós gyógyszeres kezeléssel, monitorozással, dietoterápiával és pszichoterápiával kell, hogy párosuljon a fokozatosság elvének betartása mellett. A konszenzusajánlások hangsúlyos szerepet javasolnak az otthoni (home-based), illetve a telerehabilitációnak, figyelembe véve a rehabilitációt is sújtó járványügyi kapacitásokat érintő korlátozásokat.
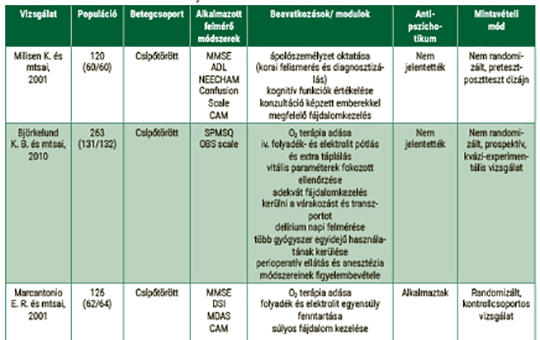
Posztoperatív delírium nem gyógyszeres megelőzési és kezelési lehetőségeinek felmérése csípőműtéten átesett időskorú betegek körében – szisztematikus irodalomelemzés
A delírium olyan komplex tudatzavar, melyet az éberség és a kognitív funkciók rövid idő alatt kialakuló és fluktuáló zavara jellemez. Az elmúlt évtizedben a delíriummal foglalkozó publikációk száma jelentősen nőtt, annak számos területére kiterjedően. A kutatók fókuszpontjában elsősorban a gyógyszeres megelőzés és kezelés áll. Az egészségügyi kiadások növekedése miatt azonban egyre fontosabbak azok a beavatkozások, melyek költséghatékony módon támogatják a gyógyítási-gyógyulási folyamatot. A vizsgálat célja: Jelen kutatás célja áttekinteni a delírium nem gyógyszeres megelőzési, illetve kezelési lehetőségeit csípőműtéten átesett, idős betegek körében. Szisztematikus szakirodalmi áttekintés a PubMed és a Wiley Online Library elektronikus adatbázisokban, 1999 és 2019 között publikált tanulmányok alapján. A nem gyógyszeres módszerek a célcsoportban szignifikánsan csökkentették a delírium incidenciáját (p=0,003–0,045), időtartamát (p=0,009–0,03), hozzájárultak az epizódok számának csökkenéséhez (p=0,03), valamint az enyhébb lefolyáshoz (p=0,0049–0,02). A korai mobilizálás és a megfelelő folyadék- és elektrolitpótlás hozzájárul a delírium incidenciájának csökkenéséhez. Az oxigénszaturáció mérése és szükség esetén szupplementáció alkalmazása, a megfelelő táplálkozás segítése, a hatékony fájdalomcsillapítás, a gyógyszerfogyasztás minimalizálása, az alvás segítése, illetve az érzékszervi károsodások csökkentése szintén hatással van a tudatzavarok előfordulására, a panaszok súlyosságára és időtartamára.
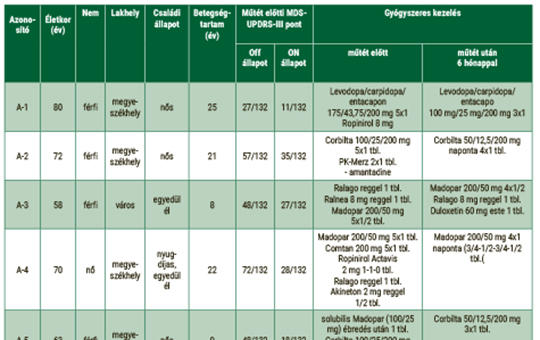
Parkinson-kóros betegek életminőségének változásai mélyagyi stimulációs műtétet követően
Vizsgálatunk elsődleges célja az volt, hogy felmérjük a mélyagyi stimuláció szubjektíven megélt életminőségre gyakorolt hatását Parkinson-kórban szenvedő betegek körében. Érdeklődésünk középpontjában a betegek műtét utáni tevékenységeiben, szociális életében és társas kapcsolataiban bekövetkező változások, valamint a gyógyszeres terápia stimuláció hatására megfigyelhető módosulásai voltak. Kvalitatív, fenomenológiai megközelítésű kutatásunk során interjúkat készítettünk, célirányosan kiválasztott betegek körében, 4-10 hónappal a DBS műtétet követően. A 30-60 perces interjúkra 2020. július 1 és december 31 között került sor. A betegek a mindennapos tevékenységek, a munkaképesség, az alvás minősége, a hangulati élet és a gyógyszerszedés terén pozitív változásról számoltak be. A kognitív státuszban nem azonosítottunk változást. A DBS műtét után a betegek életminősége egyértelműen pozitív irányba változik. A beavatkozás optimális hatásának eléréséhez, tekintettel a betegség komplexitására, az ellátás alapmotívuma a holisztikus szemlélet kell, hogy legyen.
Bal oldali agytörzsi microvascularis dekompresszión átesett terápiarezisztens hypertoniás betegek két éven túli vérnyomásadatai
A terápiarezisztens hypertonia (RHT) egyik lehetséges oka a bal oldali rostralis ventrolateralis medulla neurovascularis pulzatilis kompressziója (NVPK). Ilyen esetekben egy microvascularis dekompresszió (MVD) csökkenteni tudja a vérnyomást. Jelen munkában azt vizsgáltuk, hogyan változott a vérnyomás és terápia az MVD-n átesett betegekben a műtéttől a legtávolabbi rögzített megjelenésig, maximum 2016. december 31-ig. Egy korábban publikált munkában két évig követett kilenc műtött beteg további adatait gyűjtöttük ki retrospektíven. Az adatgyűjtést a Szegedi Tudományegyetem, Klinikai Központ betegnyilvántartó programjából végeztük. Megkerestük a betegek legutolsó olyan megjelenését, ahol vérnyomás- és terápiás adatok szerepeltek és azokat rögzítettük. Az MVD-k 2000 és 2004 között történtek. Az átlagosan eltelt idő 11,1±4,6 év volt. Mind a szisztolés, mind a diasztolés vérnyomás szignifikánsan alacsonyabb volt a műtéttől legtávolabbi időpontban az MVD előttihez képest (RRs 211±40 vs. 135±20 Hgmm, p=0,003; RRD 116±17 vs. 81±14 Hgmm, p=0,007). Ugyanígy a korábban rögzített 24 hónapos értékekhez képest is, bár ott nem szignifikánsan (RRs 148±32 vs. 135±20 Hgmm, p=0,25; RRD 96±18 vs. 81±14 Hgmm, p=0,ll). A vérnyomáscsökkentők átlagos száma szignifikánsan nem változott az MVD előttihez képest (5,9±1,4 vs. 6,3±1,5, p=0,5), de az MVD után egy hónapihoz képest szignifikánsan emelkedett (4,7±0,9 vs. 6,3±1,5, p=0,03) az utolsó rendelői alkalommal. Az eredmények megerősítik a korábbi véleményünket, hogy gyógyszeres terápiára nem reagáló RHT és NVPKesetén egy MVD terápiás lehetőségetjelenthet, hiszen még évek múlva is alacsonyabb a betegek vérnyomása. Még akkor is, ha közben a vérnyomáscsökkentők száma növekedett, hiszen így is jobban reagáltak a terápiára.
Kontraindikáció-szintű gyógyszer-interakciók rizikója hemodializált betegekben
A hemodializált betegek alap- és többszörös kísérő betegségeik kezelésére rendszerint nagyszámú gyógyszer szedésére szorulnak. A polifarmácia kapcsán számos kontraindikáció-szintű interakcióval kell számolnunk, azaz a beteg állapotát és az aktuális terápiát figyelembe véve módosítandó a gyógyszeradagolás. Mindennapi problémát jelent az antikoaguláns gyógyszerek használata, amelyeknek interakció-készsége fokozott jelentőségű, alkalmazásuk pedig nélkülözhetetlen a betegek kezeléséhez. Klinikai vizsgálatunk célja a Szent Margit Kórház Taraba István Művese Állomásán krónikusan hemodializált betegek gyógyszeres terápiájának elemzése volt, bemutatva a klinikai gyógyszerész szerepét a gyógyítóteamben.
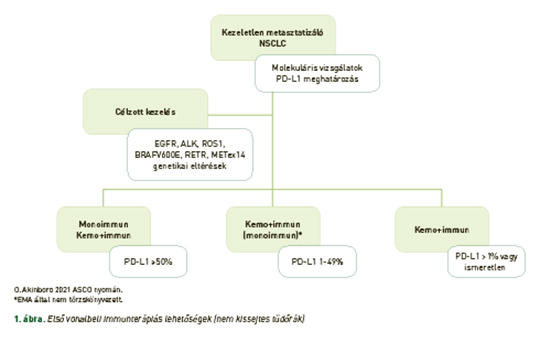
Újdonságok a nem kissejtes tüdőrák szisztémás kezelésében
Összefoglaló – Az utóbbi években a nem kissejtes tüdőrák kezelésében forradalmian új előrelépések történtek. Ennek többek között a legfőbb oka, hogy a daganatheterogenitást figyelembe vevő gyógyszeres kezeléseket már széles körben alkalmazhatunk. A célzott kezelések vonatkozásában újabb és újabb olyan génhibákra derül fény, amelyhez hatékony célzott terápia köthető. Az immunellenőrzőpont-gátló kezelések eredményei szintén rendkívül figyelemreméltók mind metasztatizáló, mind lokálisan kiterjedt stádiumban. Mind a célzott kezelések, mind pedig az immunterápia vonatkozásában is igaz, hogy újabb és újabb eredmények látnak napvilágot a korai stádiumú nem kissejtes tüdőrák perioperatív kezelésével kapcsolatban. Ebben a közleményben, a terjedelmi korlátokat is figyelembe véve, a teljesség igénye nélkül ismertetjük a nem kissejtes tüdőrákkal kapcsolatos újabb kezelési eredményeket, bevonva a célzott terápiákat és az immunellenőrzőpont-gátló kezeléseket a komplex daganatellenes terápiába.
1.
2.
3.
4.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.