Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 42
Akut obstruktív hydrocephalus
Az American Heart Association (AHA) irányelvei alapján sikeres újraélesztést követően (return of spontaneous circulation, ROSC) a komatózus betegeknél 24 órán belül natív koponya CT-vizsgálat javasolt, mely a keringésmegállást követő neuroprognosztikáció részét képezi.
Kardiológiai újdonságok és szakmai irányelvek, amelyek a krónikus vesebetegeket is érinthetik
A kardiológiai útmutatásokban és szakmai irányelvekben a szív- és érrendszeri megbetegedések megelőzésére és kezelésére, a cardiovascularis érintettség típusától és súlyosságától, a szívbetegség társbetegségekkel történő változatos együttes előfordulásától függően számos stratégiai szer (ACE-gátló/ARB, ARNi, béta-blokkoló, MRA, SGLT-2-gátló) került 1A evidenciaszintű javaslattal az ajánlásokba.
A csökkent ejekciós frakcióval járó krónikus szívelégtelenség gyógyszeres terápiája: vericiguát, a lehetséges ötödik pillér?
A krónikus szívelégtelenség incidenciája és prevalenciája világszerte növekszik, morbiditása és mortalitása továbbra is magas. A csökkent balkamra-funkcióval járó szívelégtelenség kezelése jelenleg négy alappillérre támaszkodik: ACEI/ ARNI, β-blokkolók, MRA-k és legújabb csoportként az SGLT-2-gátlók, melyek mindegyike igazoltan csökkenti a HFrEF-betegek mortalitását és morbiditását.
A krónikus vesebetegség mint cardiovascularis kockázati tényező
A krónikus vesebetegség és a cardiovascularis betegségek közötti kapcsolatot több mechanizmus magyarázza, többek között az érfalmerevség, a gyulladás, az oxidatív stressz, az anaemia, a kalcium-foszfát anyagcsere zavara és a renin-angiotenzin-aldoszteron rendszer aktivációja. A jelen összefoglaló célja, hogy áttekintse a krónikus vesebetegség és a cardiovascularis betegségek közötti összefüggéseket.
A vese védelmében és azon is túl. A renoprotekció új lehetőségei
Az utóbbi évtized kutatásai és klinikai vizsgálatai eredményeképpen a renoprotekció új hatásmechanizmusú gyógyszerei kerültek be a klinikai gyakorlatba. A már ”aranystandardnak” tartott, a renin-angiotenzin rendszer gátlásával ható gyógyszereket követően olyan új, eredetileg a diabetes mellitus kezelésére bevezetett gyógyszerek bővítették a terápiás palettánkat, mint a glükagonszerű peptid-1-receptor-agonisták (GLP-1RA), amelyek diabeteses nephropathiában csökkentik a tartós macroalbuminuriát és a szérumkreatinin-szintet, valamint a nátrium-glükóz kotranszporter-2 (SGLT-2) -gátlók, amelyekre diabeteses nephropathián túl, a nem cukorbetegség okozta vesekárosodás terápiájára is rendelkezünk már evidenciával. Jól tervezett klinikai vizsgálatok igazolták e szereknek szív és érrendszeri protektív hatását is, ezzel összefüggésben számos igazolt, illetve potenciális mechanizmust írtak le, amelyek a fent leírt hatásokban szerepet játszhatnak. Különösen ígéretes az a megfigyelés, hogy az SGLT-2-gátlók esetén az eredetileg diabetesben igazolt nefroprotekció a nem diabeteses, krónikus vesebetegekben is érvényesül, ezzel új terápiás eszközt biztosítva a krónikus vesebetegség progressziójának lassítására. A továbbiakban e gyógyszerek hatásmechanizmusának még részletesebb feltárására van szükség, valamint arra, hogy a gyakorlati helyüket és eredményességüket, populációs vizsgálatokban, a ”mindennapi életben” is igazolni tudjuk.
Gyógyszeres kezelési stratégiák, hypertoniás sürgősségi állapotok
A közleményben összefoglalom a hypertoniás betegek gyógyszeres kezelésére, és külön fejezetrészben a hypertoniás sürgősségi állapotokra vonatkozó jelenleg érvényes gyógyszeres kezelési irányelveket.
A krónikus stressz szerepe az essentialis hypertonia kialakulásában. A rilmenidin helye a stressz által kiváltott hypertonia kezelésében
A hypertonia a cardiovascularis betegségek egyik önálló rizikótényezője. Kialakulásában számos tényező játszik szerepet. Ezek közül a krónikus stressz a szimpatikus aktivitás fokozásán keresztül eredményezheti a magasvérnyomás-betegség kialakulását. A szimpatikus idegrendszeri aktivitás emelkedésének jeleit elsősorban a hypertonia kezdeti – perctérfogat-fokozódással járó – szakaszában észlelhetjük. A szimpatikus aktivitás fokozódása a hemodinamikai következményeken (perctérfogat-emelkedés, tachycardia, coronariavasoconstrictio, proarrhythmia) túl számos kedvezőtlen következménnyel járhat. A metabolikus (inzulinrezisztencia, dyslipidaemia), strukturális és trofikus hatásokon túl (endotheldiszfunkció, vascularis hypertrophia, myocardium-hypertrophia), thromboticus és humorális (prokoaguláció, thrombocytaaggregáció-fokozódás, nátriumretenció, renin-angiotenzin-aldoszteron tengely aktivációja) folyamatok indulhatnak el, amelyek több támadásponton károsíthatják a szervezet működését. A fokozott szimpatikus aktivitás kedvező befolyásolására számos antihypertensiv gyógyszercsoport áll rendelkezésünkre. Idetartoznak a perifériásan ható alfa- és béta-blokkolók, továbbá a centrálisan ható vegyületek. Ez utóbbiak első generációját (például clonidin, guanfacin, alfa-metildopa) – jelentős mellékhatásprofiljuk miatt – jelenleg ritkán, egyáltalán nem vagy csak szűk indikációs körben alkalmazzuk. A második generációs, centrálisan ható vegyületek közül a rilmenidin, az imidazolin-I1-receptorok stimulációjának útján fejti ki kedvező hatásait, amelyeket kihasználhatunk a szimpatikus idegrendszer fokozott aktivitásával járó enyhe vagy mérsékelt hypertoniában.
Mikor érdemes bevenni a vérnyomáscsökkentőt? Reggel és/vagy este?
A vérnyomás cirkadián (24 órás) variabilitását állandó és változó (külső és belső) tényezők befolyásolják. Ezeknek és 24 órás ambuláns vérnyomás- monitorozással (ABPM) meghatározott hypertonia-fenotípusnak az ismeretében lehet az individuális kronofarmakológiai szempontú kezelést (a magas vérnyomás kronofarmakoterápiáját) megtervezni. Jelentős különbségek vannak a különböző időpontokban adagolt antihipertenzív gyógyszerek kronokinetikájában. Terápiás tartományuk, hatékonyságuk jelentősen függ a cirkadián időpontbeli adagolásuktól. Bár a legtöbb korszerű antihipertenzívum 24 órás hatású, de mégsem képesek minden időpontban a vérnyomást azonos mértékben csökkenteni. Az ACE-gátlók, az ARB-k és az alfa-receptor-blokkolók reggeli bevétele elsősorban a délutáni, kora esti emelkedést befolyásolják, az esti bevétel az éjjeli, hajnali emelkedéseket csökkenti. A kalciumcsatorna-blokkolók, a béta-receptor-blokkolók (kivéve karvedilol és labetolol) nem hatnak a cirkadián vérnyomásprofilra. Ezért nondipper hypertoniában, illetve hajnali emelkedéseknél a kétszeri: reggeli és esti adás hatékonyabb a reggeli egyszeri adásnál (általában este kisebb dózis elegendő). Az éjszakai vagy hajnali vérnyomás-emelkedések megfelelő kontrollját az este bevett gyógyszerrel lehet elérni. Releváns tanulmányok szerint jelenleg nincsenek egyértelmű evidenciák arra vonatkozóan, hogy az esti bevétel révén megelőzhetők a szervkárosodások vagy csökkenthetők a cardiovascularis események, ezért nem ajánlható a kizárólagos esti bevétel. Ez különösen igaz idős pácienseknél, mert olyan mértékű lehet az éjszakai vérnyomásesés, amely növelheti a néma cerebralis infarctusnak a kockázatát és coronariabetegeknél a myocardiumischaemia rizikóját.
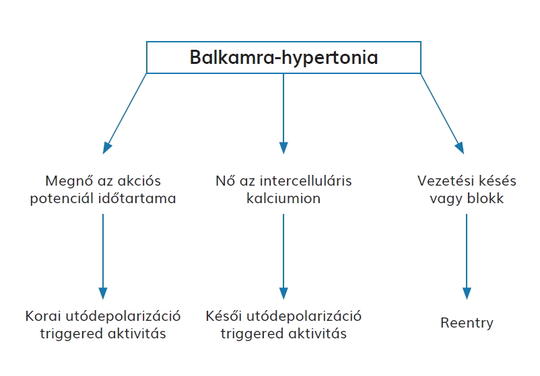
Ritmuszavarok hypertoniában
A hypertonia a cardiovascularis betegségek – szívelégtelenség, coronariabetegség, stroke és krónikus veseelégtelenség – fő és leggyakoribb rizikófaktora. A hypertoniás szívbetegség egyik klinikai manifesztációja a különböző ritmuszavarok megjelenése, amely a myocardium strukturális és funkcionális patofiziológiai változásával magyarázható. Hypertoniában a leggyakoribb ritmuszavar a pitvarfibrilláció, de más supraventricularis és kamrai arrhythmiák is előfordulnak főleg balkamra-hypertrophia vagy szívelégtelenség esetén.
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.