Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 559
NMDAR-encephalitissel átfedő demyelinisatiós szindróma – diagnosztikai és terápiás kérdések
Az anti-N-metil-D-aszpartát-receptor (NMDAR-) encephalitis az NMDAR GluN1 alegysége elleni IgGantitestekkel társuló autoimmun kórkép. A tünetek súlyossága ellenére csak a betegek 35%-ánál mutatható ki koponya-MRI-vel károsodás, ami leggyakrabban monofázisos formában fordul elő. A legfrissebb adatok alapján azonban az anti-NMDAR encephalitisben szenvedők kis százalékánál további relapszusok jelentkezhetnek, melyek hátterében demyelinisatiós laesiók mutathatók ki. A szakirodalomban egyre több adat lelhető fel, miszerint az NMDAR-encephalitis átfedést mutathat más autoimmum, demyelinisatiós kórképpel, leggyakrabban neuromyelitis optica spektrum betegséggel (főként anti- MOG ellenanyag-pozitív estekben), ritkábban sclerosis multiplexszel. A felmerülő diagnosztikai nehézségeket egy eset kapcsán mutatjuk be. A 24 éves férfi pszichiátriai beutalást követően 2 hónapos tünetkezdetet követően először 2014 májusában került felvételre a Neurológiai Klinikára memóriazavar, bal oldali latens hemiparesis kivizsgálása céljából. Akkor készült koponya-MRI-n disszeminált, gócos agyi folyamat ábrázolódott, gyűrűszerű kontrasztanyag-halmozással, kétoldali hippocampus-érintettséggel. A látott kép leginkább ADEM-nek felelt meg. A liquorban oligoklonális gammopathia látszott. A virális és paraneoplasiás eredetet kizártuk. Intravénás szteroidterápiára átmeneti javulás jelentkezett, azonban a terápia leépítését követően ismételt állapotrosszabbodás következett be. A szteroidterápia ismétlése érdemi változást nem hozott, plazmaferézisben részesült, azathioprinterápiát kapott. A diagnosztikai vizsgálatok során az ellenanyag-vizsgálat alapján anti- NMDAR encephalitis diagnózist állítottuk fel. PET CTvel követtük 3 évig. Állapota stagnált, koponya-MRI-n sem jelent meg új laesio, kifejezett jobb oldali hippocampalis atrophia látszott. Imuran elhagyását követően 2 évvel kettős látása jelentkezett, koponya-MRI-vizsgálaton novum fehérállományi laesiók jelentek meg. A látott radiológiai kép és a korábbi liquorlelet, valamint a klinikum alapján felmerült sclerosis multiplex lehető- sége, intravénás nagy dózisú szteroidterápiát alkalmaztunk. Szérum-aquaporin-4, anti-MOG, anti-NMDAR ellenanyag- vizsgálat a szteroidterápiát követően készült, negatív eredményt adott. A szakirodalmat részletesen áttekintve az anti-MOG ellenanyag-pozitív NMO szövődik leggyakrabban az NMDA-R encephalitisszel átfedő demyelinisatiós szindrómával, a sclerosis multiplex ettől jóval ritkább. A közös hatékony terápiás opció a rituximab, aminek támogatását kérvényeztük.
Lehetséges Susac-szindróma? – esetismertető
A Susac-szindróma az agy, a belsőfül és a retina elágazó ereinek kapillárisait érintő, ritka microangiopathia. Etiológiája ismeretlen, patogenezisében endothelsejtek elleni antitestképződést feltételeznek. Jellemzően fiatal és középkorú nőknél fordul elő. Klinikailag szubakut encephalopathia, halláskárosodás és látászavar triásza jellemzi. Emellett migrénszerű fejfájás, diffúz és multifokális neurológiai tünetek tarkíthatják a klinikai képet. Imagisztikai sajátossága a corpus callosum területén ábrázolódó apró, multifokális, „hógolyószerű” elváltozás. Központi idegrendszeri demyelinisatiós betegségek és ismeretlen eredetű többszörös agyi infarktusok esetén differenciáldiagnosztikai kihívást jelenthet. Ritka előfordulása, a hosszabb ideig nem teljes klinikai kép késlelteti a helyes diagnózis megállapítását. Egy 65 éves nőbeteg esetét ismertetjük, akinél 30 éves korában, szülést követően kétoldali, ismétlődő látáskárosodás miatt sclerosis multiplex diagnózisa merült fel. Néhány évvel később a tünetekhez szubakut kezdetű, kétoldali súlyos halláskárosodás, hangulati ingadozás, személyiségzavar, fejfájás és egyensúlyzavar társult. A beteg neurológiai tünetei, a típusos sclerosis multiplexre nem jellemző kórlefolyás és az imagisztikai elváltozások a lehetséges Susac-szindróma kritériumainak is megfelelnek, és a diagnózis újragondolását teszik szükségessé. Az eset kapcsán tárgyaljuk a szindróma klinikai és képalkotói jellemzőit, kivizsgálási módozatait, kezelését.
IVIG-en innen és túl – A CIDP kezelési lehetőségei kórházunk adatai alapján
A krónikus gyulladásos demyelinisatiós polyneuropathia (CIDP) a perifériás idegrendszer betegsége, ami kezelés nélkül maradandó rokkantságot okozhat. A kórházunkban gondozott betegek adatait tekintettük át az alkalmazott terápia típusának és hatékonyságának megítélése, a terápia okozta mellékhatások és azok gyakoriságának felmérése céljából. Az adatokat az országos CIDP-regiszterből, illetve a kórházi medikai rendszerből nyertük. A diagnosztikai kritériumok minden esetben teljesültek. A betegség típusos tünetekkel járt, 1-1 esetben észleltünk tisztán szenzoros formát, illetve DADS-variánst. Az átlagos életkor a betegség kezdetekor 52 év (medián) volt. 5 esetben először Guillain–Barré-szindróma, egy-egy esetben pedig polyneuropathia és kétoldali carpalis alagút szindróma volt a kezdeti diagnózis. A leggyakrabban alkalmazott kezelés az intravénás immungobulin (IVIG) volt, de több páciensnél végeztünk plazmaferézist, illetve néhány esetben tartós immunszuppresszív terápia is beállításra került. Két esetben autológőssejt-transzplantáció történt. A terápiák hatékonyságának megítélését nehezítette, hogy a mindennapi közkórházi gyakorlatnak nem része a pontozóskálák felvétele. Szteroidterápia egy esetben volt hatástalan, adekvát dózisú és időtartamú adagolás ellenére. Plazmaferézis vagy IVIG mellett a betegek többsége egyensúlyba került. Súlyosabb relapszusok esetén a beállított immunszuppresszív kezelés is hatékonynak bizonyult 1-1 esetben. A leggyakoribb mellékhatás az Imuran okozta hasi panaszok és laboreltérések voltak, két esetben fordult elő tartós szteroidkezelés következményeként osteoporosis kompressziós csigolyatörésekkel, egy esetben IVIG-kezeléshez társuló fejfájás. Összefoglalás: A krónikus gyulladásos demyelinisatiós polyneuropathia jól felimerhető és diagnosztizálható betegség, ami jól reagál adekvát dózisban és megfelelő ideig alkalmazott terápiára, így a tartós rokkantság megelőzhető. Kellő odafigyeléssel a kezelések mellékhatásai is kivédhetők.
A nyugtalan láb szindróma és a sclerosis multiplex kapcsolata
A rossz minőségű alvás gyakori probléma sclerosis multiplexben szenvedő betegeknél, ami hozzájárul a gyakori fáradékonysághoz. Az alvásfüggő légzészavarok, az insomnia, a REM-magatartászavar, a narcolepsia és a nyugtalan láb szindróma egyaránt leírásra került sclerosis multiplexben szenvedő embereknél. A fájdalom, a nocturia, a depresszió, a különböző gyógyszermellékhatások, a fehérállományi laesiók elhelyezkedése és a betegség súlyossága mind olyan tényezők, amelyek befolyásolják az alvás minőségét ebben a betegpopulációban. Az alvás megzavarása nappali aluszékonyságot, fokozódó fáradékonyságot és nem kellően hatékony pihenést eredményez, és veszélyes légzészavarokkal társulhat. Tanulmányunk célja az volt, hogy felderítsük az alvászavarok gyakoriságát sclerosis multiplexben szenvedő páciensekben. Féléves időperiódus alatt egymás után 14 sclerosis multiplexszel élő beteget (7 nőt és 7 férfit) vizsgáltunk poliszomnográfiával, akik átlagéletkora 44,3 ± 8,4 év volt. Nyolc betegnél relapszáló-remittáló, egy betegnél primer progresszív és négy betegnél szekunder progresszív sclerosis multiplex volt ismert. A vizsgált 14 személy eredményeit átlagértékek formájában jelenítettük meg a megfelelő standard deviációk figyelembevételével. Az alvás hatákonysága: 59,5% ± 3,9; az elalvás latenciája: 68,4 min ± 24,4; az elalvás után bekövetkező ébredés (WASO): 92,4 min ± 27,4; a légzészavarindex (RDI): 12,9 esemény/óra ± 11,1; SaO2: 92% ± 2,2; az alvás alatti periodicus lábmozgászavar kritériumait kielégítő alsó végtagi mozgások: (17–523) 95,1 ± 242,7; lábmozgásindex: (3,6–118,4) 54,9 mozgás/óra ± 52,1. A vizsgált személyek 78,5%-nál magas lábmozgás- indexet észleltünk (> 10). Eredmény: Nem találtunk súlyos patológiás légzészavart (RDI > 30/óra). A legtöbb beteg insomniában szenvedett (hosszú elalvási latencia és elalvás után bekövetkező ébredés). A nyugtalan láb szindróma tünetei szignifikáns befolyással vannak az alvás minőségére sclerosis multiplexben szenvedő betegeknél.
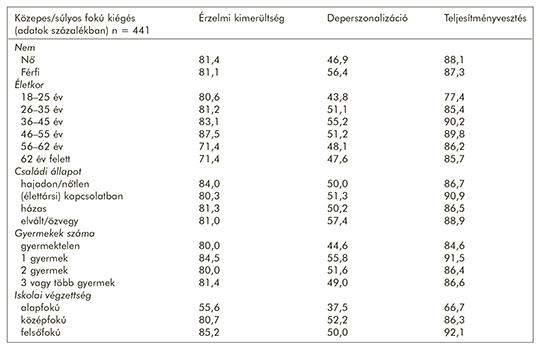
A kiégés vizsgálata egészségügyi dolgozók között
Az elmúlt évtizedek egészségügyi reformjai főként gazdasági szempontokra alapoztak, és az ágazatban napjainkra jelentős problémához vezetett, hogy a humán erőforrás kérdése háttérbe szorult, amit a kiégésszindróma tovább súlyosbít. A kutatás célja az egészségügyi dolgozók kiégési jelenségének komplex vizsgálata volt. A strukturált, papír alapú önkitöltős kérdőívekre alapozott keresztmetszeti vizsgálat Komló, Pécs és Kecskemét városában foglalkoztatott dolgozók körében történt. Demográfiai adatok felvétele mellett a kiégés vizsgálatához a Maslach Burnout Inventory (MBI) kérdőívet használtuk, a kognitív/viselkedésbeli hibákat, diszfunkcionális elvárásokat pedig a Diszfunkcionális Attitűd Skála (DAS) segítségével térképeztük fel. A hangulatzavar kimutatásához a Beck-féle rövidített depresszió-kérdőívet alkalmaztuk, továbbá erőfeszítés-jutalom-egyensúlytalanság kérdőív és Társas Támogatás kérdőív is kitöltésre került. Összességében 473 kérdőív került kiosztásra, és 441 teljesen kitöltött kérdőív érkezett vissza a vizsgálati időszak végéig. A munkavállalók döntő többsége 36–55 év közötti (63,1%). Az átlagos kiégési pontszám 58,6 (SD = 16,3), melyből 63 fő (14,2%) alacsony, 356 fő közepes (80,7%) és 22 fő (5,1%) súlyos kiégéssel érintett. A multivariációs analízis során az ellátási típust tekintve az aktív fekvőbeteg-ellátás (OR = 1,018), az életkor (OR = 2,514), a családi állapot (OR = 1,148), az ápolói munkakör (OR = 1,246), a társas támogatás hiánya (OR = 1,189) és a nem megfelelő javadalmazás (OR = 9,719) bizonyultak a kiégés független rizikótényezőinek (p < 0,05 minden esetben). A depresszió súlyossága és a kiégés (korrelációs együttható = 0,238), továbbá a diszfunkcionális attitűdök és a kiégés (korrelációs együttható = 0,212) között szignifikáns összefüggés igazolódott (p < 0,001 mindkét esetben). Eredményeink alapján az egészségügyi dolgozók (különösen a szakdolgozók) jelentős része közepes fokú, 5,1%-a pedig súlyos fokú kiégésben szenved. A kiégésnek vannak befolyásolható (ellátási típus, munkakör, társas támogatás) és nem befolyásolható (életkor, család) tényezői, melyeket az esetleges prevenciós, illetve intervenciós beavatkozások során figyelembe kell venni.
[Krónikus Pisa-szindróma hosszú időtartamú, alacsony dózisú amisulpridkezelés után]
[A Pisa-szindróma tónusos, fenntartott laterális flexióval és a törzs enyhe posterior rotációjával járó mozgászavar, ami a legtöbb esetben az antipszichotikus medikáció mellékhatásaként alakul ki. A Pisa-szindróma klinikai lefolyása lehet akut, krónikus vagy visszatérő. A szerzők legjobb tudomása szerint a szakirodalomban nem írtak még alacsony dózisú amisulpridkezelés következtében kialakuló krónikus Pisa-szindrómáról. Az esettanulmányban hosszú időtartamú, alacsony dózisú amisulpridkezelés során kialakult refrakter tardiv dystonia formájában jelentkező Pisa-szindrómát mutatunk be. A hosszú időtartamú, alacsony dózisú amisulpridkezelés olyan betegeknél is tardiv dystoniát válthat ki, akik esetében nem áll fenn a dystonia egyéb rizikófaktora.]
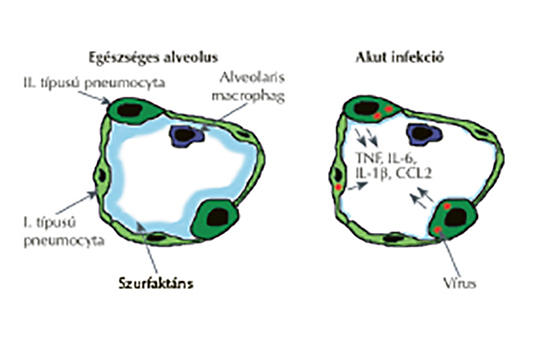
A Covid-19-infekció tüdőgyógyászati vonatkozásai
A Covid-19 az elmúlt 100 év legsúlyosabb világjárványát okozza egyre növekvő morbiditási és mortalitási mutatókkal világszerte. A vírus aeroszollal történő terjedése miatt a betegek jelentős részénél, körülbelül 20%-ánál jelentkezik tüdőgyulladás, és az összes eset megközelítőleg 5-8%-ában súlyos pneumonia és akut légzési distressz szindróma (ARDS) alakul ki. A krónikus obstruktív tüdőbetegek esetében nagyon fontos a kontrollált állapot megőrzése, a fenntartó terápiák további alkalmazása Covid-19-infekció esetén is. Kiemelten fontos a megfelelő légzőtorna, a rehabilitáció. A tüdőgyógyászati ambulanciák új feladatokat is kapnak a poszt-Covid-ellátás, -gondozás terén, amely során a kórházból elbocsátott betegek komplex funkcionális nyomon követése és strukturális képalkotó vizsgálatokkal való utánkövetése javasolt.
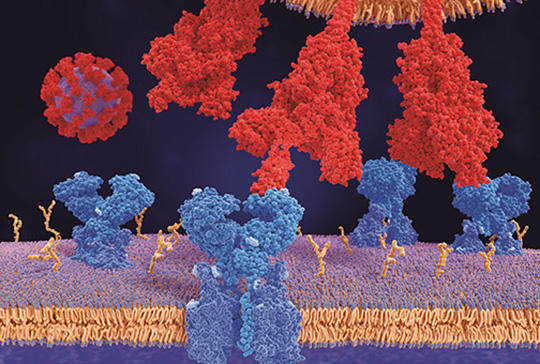
RAAS-gátló kezelés – Covid-pandémia
A SARS-CoV-2 okozta különböző méretű és lefolyású akut légzési szindróma ma az egészségügyi rendszerek legnagyobb kihívása világszerte. A Covid-19 klinikai képének kialakulásában döntő szerepe van a renin-angiotenzin-aldoszteron, valamint a kinin-kallikrein rendszernek, illetve ezen rendszereken belül két endopeptidáznak, az ACE és ACE-2 enzimeknek. Az ACE által stimulált Ang II/AT1R tengely káros hatásait (oxidáns, gyulladáskeltő hatás, vasoconstrictio) az ACE-2 által indukált AT2R- és MasR-aktivitás (antioxidáns, gyulladáscsökkentő hatás, vasodilatatio) ellensúlyozza. A SARS-CoV-2 azért okoz ilyen súlyos tüdő- és szisztémás gyulladást, mert az ACE-2-t, mint a tüdő fontos védelmi tényezőjét, károsítja a SARS-CoV-2 fehérjetüskéje az ACE-2-höz kötődéssel, ami az ACE-2-szint csökkenéséhez vezet. Ezzel párhuzamosan fokozott a bradikinintermelődés, amely a BKB1- és BKB2-receptorok révén ugyancsak erősíti a SARS-CoV-2 gerjesztette citokinvihart. Mivel a RAAS-gátló szerek (ACEI, ARB) különböző támadási helyeken és különböző mértékben befolyásolják a két említett szabályozó rendszert és enzimeket, sürgős volt szerepük tisztázása a Covid-fertőzés során, hiszen alkalmazásuk igen kiterjedt és nélkülözhetetlen pillére számos népbetegségnek (hypertonia, cardiorenalis anyagcsere-betegségek). A patofiziológiai és kísérletes adatok alapján jogosan feltételezhető, hogy Covid-fertőzésben a társbetegségekkel járó esetekben – kifejezetten az idős egyéneknél – a csökkent ACE-2-expressziót a RAAS-gátlók helyreállíthatják, és újra érvényesülni tud az elmaradt, vagy csökkent védőhatás. Ez a védőhatás mindkét RAAS-gátlóra érvényes. A klinikai vizsgálatok egyértelműen alátámasztják a különböző nemzetközi társaságok deklarált véleményét, miszerint a RAAS-gátlók alkalmazása nem növeli a Covid-19-előfordulást, illetve a súlyos, kritikus Covid-betegek megjelenésének kockázatát. Ennek értelmében az elindított RAAS-gátló kezelést folytatni lehet és szükséges a Covid-19 betegség kialakulása folyamán.
Klinikum
2021. SZEPTEMBER 09.
Klinikai vizsgálatokról
A klinikai vizsgálatok célja megtalálni a betegségek megelőzésének, diagnosztikájának vagy kezelésének megfelelő módját. A kezelést tekintve a klinikai vizsgálatok célja gyakran annak megállapítása, hogy az új kezelés hatásosabb és kevesebb mellékhatással jár, mint más, már a gyakorlatban használt eljárás. A klinikai vizsgálatokat a félig-kísérletek közé sorolják és akár több vizsgálat együttes kiértékelésére is szükség lehet az eredmények általánosításához (metaanalízis, evidence synthesis).
[Nyugtalan láb szindróma β-thalassaemia majorban szenvedő felnőtt betegek körében]
[Az alvásminőség és a nyugtalan láb szindróma előfordulásának vizsgálata β-thalassaemia majorban (TM) szenvedő török populációban. A másodlagos cél a nyugtalan láb szindróma rizikófaktorainak vizsgálata volt a TM-ben szenvedő felnőtt betegek körében. A vizsgálatba bevont populáció 121, legalább 18 éves TM-betegből állt. Rögzítésre kerültek a betegek szociodemográfiai adatai, testtömegindexe, az alkalmazott gyógyszerek és a laboratóriumi adatok. A betegek kikérdezése alapján rögzítettük, hogy előfordult-e náluk krónikus vesebetegség, diabetes mellitus vagy polyneuropathia. A nyugtalan láb szindrómát a Nemzetközi Nyugtalan Láb Szindróma Munkacsoport kritériumai alapján diagnosztizáltuk. A betegek alvásminőségét a Pittsburgh Alvásminőség Index (PSQI) használatával mértük fel. Az Epworth Álmossági Skálát (ESS) használtuk a betegek súlyos nappali álmosságának azonosítására. A betegek medián életkora 25 év (tartomány: 18–52), medián testtömegindexe 21,49 ± 2,5 (tartomány: 14–26,5) volt. A felnőtt TM-betegek körében 5% volt a nyugtalan láb szindróma prevalenciája. A nyugtalan láb szindrómában szenvedő TM-betegek körében nem voltak jellemzőek a TM súlyos szövődményei. A vizsgálatba vont populáció esetén a PSQI-összpontszám mediánja 3 volt. Huszonkét betegnek (18,1%) volt rossz alvásminősége. A 22 beteg 18%-a esetében (4 fő) állt a rossz alvásminőség hátterében nyugtalan láb szindróma. Nem volt szignifikáns összefüggés kimutatható a betegek PSQI-összpontszáma és laboratóriumi paraméterei között. Tizenkét beteg (9,9%) esetében volt az ESS-pontszám 10-nél magasabb, ami súlyos nappali álmosságot jelez. A nyugtalan láb szindróma előfordulási aránya a TM-betegek körében megegyezett az átlagos felnőtt török populáció körében mért prevalenciával. Az eredmények azt mutatják, hogy nyugtalan láb szindróma előfordulhat a TM-betegek körében, habár esetükben magas a szérumferritin-koncentráció.]
1.
2.
3.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről4.
5.
1.
2.
Klinikai Onkológia
Hasnyálmirigyrák: az ESMO klinikai gyakorlati irányelve a diagnózishoz, kezeléshez, követéshez*3.
Klinikai Onkológia
Gyógyszerbiztonsági szemelvények – a múlt tanulságai és a jövő lehetőségei4.
5.