Az eLitMed.hu orvostudományi portál a böngészés tökéletesítése érdekében cookie-kat használ.
Ha bővebb információkat szeretne kapni a cookie-k használatáról és arról, hogyan módosíthatja a beállításokat, kattintson ide: Tájékoztató az eLitMed.hu Cookie-használatáról.
Részletes keresés
Kérjük, állítsa be a paramétereket!
Találatok száma: 50
Sugárterápia indukálta másodlagos daganatok
Az onkológiai kezelések szerves részét képezi a sugárterápia, amiben a betegek közel fele részesül. A modern onkológiai kezeléseknek köszönhetően a túlélés egyre hosszabb, így a betegek körülbelül egyötöde megéli azt is, hogy egy második tumor kialakuljon. Több tanulmány szerint maga az onkológiai kezelés is összefüggésbe hozható a másodlagos primer tumor kialakulásával, ami egyes becslések szerint az esetek 5-8%-ában lehet a sugárterápia következménye. Nagy kihívást jelent, hogy megértsük a sugárterápia okozta hatásokat az esetlegesen túlélő daganatsejtekben, a daganatot körülölelő egészséges szövetekben, az alacsony dózisban részesült területekben, illetve az egyáltalán nem irradiált szövetekben, ahol abszkopális hatások érvényesülhetnek. Ezek együttes hatása tehető felelőssé az úgynevezett radiokarcinogenezis kialakulásáért. Manapság számos tanulmány foglalkozik a sugárterápia daganatindukáló hatásaival. Ez az összefoglaló arra hivatott, hogy áttekintse a témával kapcsolatos ismereteinket a patogenezis, radiogenomikai, sugárfizikai és sugárbiológiai szempontok alapján, továbbá tárgyalja a megelőzés és a szűrés lehetőségeit. A sugárterápia kétélű fegyver, amely egyrészt nagyon jól alkalmazható a daganatos betegségek kuratív kezelésében, másrészt azonban potencionálisan másodlagos daganatot indukálhat, amely évekkel később jelentkezik. Emiatt a jövőben a maximálisan optimalizált, személyre szabott sugárterápiának lehet csak létjogosultsága.
Heterogenitás és a daganatok
A sejtek alapvető feladata, hogy fenntartsák az egyensúlyt a proliferáció és a programozott sejthalál között, amely lehetőséget ad a sejt számára, hogy specifikus feladatát végrehajtsa. Ez a folyamat szorosan összekapcsolódik a szomszédos sejtekkel, továbbá a sejtek közötti állománnyal is. Mindezek szabályozásában hibák keletkezhetnek, persze leggyakrabban mutációk. Ezek némelyike a sejt életében zavarokat okozhat, azonban a mutációk többsége nem játszik fontos szerepet. Jól ismert a benignitás és a malignitás elkülönítése, amelyből a daganatsejtek metasztatizálása az igazi veszély. (Tulajdonképpen klinikailag akkor lehet malignusnak tekinteni egy daganatot, ha képes a metasztatizálásra.) Ez az említett hiba lehet veleszületett és szerzett, amellyel a normális klonális jelenlétet fokozatosan uniklonálissá változtatja (inkább a hematológiai tumorokban, mintsem a szolidokban), és ez a poliklonalitás összezavarja a sejt funkcionális képességét. Érthető tehát, hogy ezt a két jelenséget, a metasztatizálást és a szelekciót tekinthetjük a terápia első számú célpontjának. A heterogenitás fontos szerepet játszik a sejtek életében.
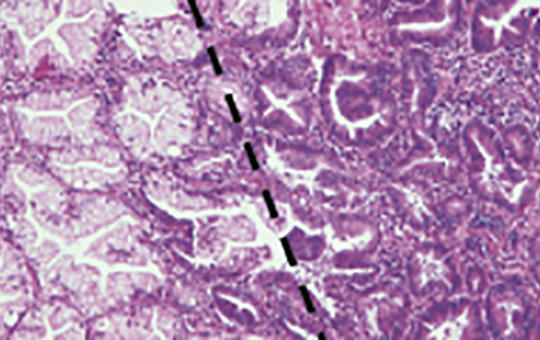
[Heveny vestibularis szindróma képében jelentkező késői meningitis carcinomatosa – klinikopatológiai esetismertetés]
[Célkitűzés – Bár a szédülés a leggyakrabban előforduló panaszok egyike, a vestibularis perifériák hirtelen kialakult tónusaszimmetriája hátterében mégis ritkán találunk perifériás eredetű betegséget utánzó malignus koponyaűri tumorokat. Dolgozatunk egy heveny vestibularis szindróma klinikai képében jelentkező, késői, temporalis csontot is beszűrő, disszeminált, generalizált mikrometasztázisokkal járó meningitis carcinomatosa esetet mutat be, ami egy primer pecsétgyűrűsejtes gyomorcarcinoma felébredését követően jelent meg. Kérdésfelvetés – Célul tűztük ki, hogy azonosítjuk azon patofiziológiai folyamatokat, melyek magyarázatul szolgálhatnak a daganat felébredésére, disszeminációjára. A vestibularis tónusaszimmetria lehetséges okait szintén vizsgáltuk. Ötvenhat éves férfi betegünk interdiszciplináris orvosi adatait retrospektíven elemeztük. Összegyűjtöttük és részletesen újraértékeltük az eredeti klinikai és patológiai vizsgálatok leleteit, majd új szövettani festésekkel és immunhisztokémiai módszerekkel egészítettük ki a diagnosztikus eljárásokat. Kórboncolás során a nagyagy és a kisagy oedamás volt. A bal piramiscsont csúcsát egy 2 × 2 cm nagyságú daganatmassza szűrte be. A gyomorreszekátum eredeti szövettani metszeteinek újraértékelése submucosus daganatinfiltrációt igazolt vascularis invázió jeleivel. Immunhisztokémiai vizsgálatokkal dominálóan magányosan infiltráló daganatsejteket láttunk cytokeratin 7- és vimentinpozitivitással, valamint részleges E-kadherin szövettani festésvesztéssel. A kórboncolás során nyert szövetminták ezt követő hisztológiai vizsgálatai igazolták a disszeminált, többszervi mikroszkopikus daganatinváziót. Az újabb eredmények igazolták, hogy a vimentin kifejeződése, valamint az E-kadherin elvesztése szignifikáns (p < 0,05) kapcsolatot mutat az előrehaladott stádiummal, a nyirokcsomóáttétek jelenlétével, a vascularis és neuralis invázióval, valamint a nem differenciált szöveti típussal. Betegünk középkorú volt és nem volt immunhiányos állapotban, így a gyomorcarcinoma kilenc éven át tartó alvó állapotot követő felébredését nem tudtuk megmagyarázni. A daganat szervspecifikus tropizmusa, melyet a „seed and soil” teóriával magyaráznánk, kifejezetten váratlan volt, mivel a gyomorrákok ritkán képeznek áttétet az agyburkokon, hiszen a daganatsejtek elenyésző számban jutnak át a vér-agy gáton. Következtetések – Az előzményben szereplő malignus folyamat, valamint egy új neurológiai tünet megjelenése fel kell, hogy keltse a klinikus figyelmét a központi idegrendszer daganatos érintettségére, melyet adekvát, célzott diagnosztikus és terápiás stratégia megtervezése kell, hogy kövessen. Ehhez célzott szövettani festési eljárások, specifikus antitestek alkalmazása szükséges. A közelmúlt eredményei sejtkultúrákon igazolták a metformin epithelialis-mesenchymalis transitiót erősen gátló hatását gyomorrák esetében. Így további kutatást kell végezni azon esetekben, amelyekben az epithelialis-mesenchymalis transitióra pozitív eredményeket kapunk.]
A vesetranszplantáció után „de novo” kialakult daganatok előfordulási gyakorisága és rizikófaktorai
A transzplantáció után alkalmazott immunszuppresszív terápia nemcsak fogékonnyá teszi a beteget a fertőzésekkel szemben, hanem a daganatsejtek felismerésének és eliminálásának funkcióját is károsítja. Vizsgálatunkat a Szegedi Tudományegyetem Sebészeti Klinikáján végeztük. A beválasztási kritériumok megállapítását követően 570 beteget vontunk be a vizsgálatba. Néztük a betegek életkorát, nemét, az alkalmazott immunszuppresszív terápiát, valamint kerestük a különböző immunszuppresszív szerek és a daganat típusa közötti kapcsolatot. 81 esetben diagnosztizáltunk „de novo” daganatot. A cyclosporint és tacrolimust szedők körében az átlagéletkorban (p = 0,734) és a testtömegindexben (p = 0,543) szignifikáns különbséget nem találtunk. A két betegcsoport között a graft működését tekintve szignifikáns eltérés nem mutatkozott (Tac vs. Cyc; 44 vs. 20). A vesetranszplantáltak körében a transzplantációtól a daganat diagnózisáig eltelt idő függvényében a prostata- és a méhnyakrák alakult ki a leghamarabb, de szignifikáns különbség nem mutatkozott. A bőrdaganatok előfordulása a leggyakoribb, ezt követik a poszttranszplantációs lymphoproliferativ betegségek. A tumorok kialakulásának növekvő kockázata legfőképpen az immunszuppresszív terápiára vezethető vissza.
Fókuszban
2020. ÁPRILIS 27.
Lehet-e egyenértékű a PD-1, illetve a PD-L1 gátló kezelés?
Számos esetben a tumorok túlélésüket az ún. immun ellenőrzőpontok modulációján keresztül biztosítják, fenntartva ezzel az immunsurveillance és a daganatsejtek proliferációja közti egyensúly eltolódását.
A kemoterápia daganatkeltő hatása
Kemoterápia nélkül a felfedezett daganatos betegségek ötéves túlélési rátája – daganatfüggően – 0–15% között lenne, a jelenlegi terápia alkalmazásával 17-85%. Ugyanakkor számos figyelmeztetés hívja fel a figyelmet a kemoterápia által indukált nemkívánatos mellékhatások, legfőképpen a lehetséges tumorindukciós képesség veszélyeire, ami az öt éven túl gyógyult betegek 5-10%-át is érintheti. A szisztémás kemoterápiában használt egyes gyógyszerek (alkilálószerek, etopozid, arzén-trioxid) képesek a szervezet egészséges sejtjeiben mutációt okozni, amivel megnő a valószínűsége annak, hogy a mutációt szenvedett sejtek egy későbbi (szekunder) daganatképződést indítsanak el. A mutagén hatások mellett egyes kemoterapeutikumok a szervezet normális myeloid és epithelialis sejtjeire fejtenek ki olyan hatásokat, amelyek a szöveti mikrokörnyezet átalakításával megteremtik a malignus transzformáció lehetőségét. Ebben a folyamatban igen fontos szereplők a tumorokkal asszociáló makrofágok (TAM), amelyek a daganatsejt által szekretált faktorok és mikroszómák hatására megváltoztathatják génexpressziós mintázatukat, és prokarcinogén szignálokkal segítik a tumorsejtek megmaradását, invazivitását, csökkentik a citotoxikus T-sejtek aktivitását. Mindezen okok miatt kiemelten fontos az, hogy a daganatkeltő mutagénekkel dolgozó orvosok, gyógyszerészek, technikusok és nővérek ne kerüljenek közvetlen érintkezésbe ezekkel a veszélyes anyagokkal, hanem használjanak megfelelő védőfelszerelést.
A stroma szerepe a rosszindulatú daganatok viselkedésében
A daganatok stromáját hosszú időn át úgy tekintették, mint ártatlan mellékszereplőt, ami nem befolyásolja a tumorok biológiai viselkedését. Ez a nézet az elmúlt 20 évben jelentősen megváltozott. Ismereteink gazdagodásával bebizonyosodott, hogy a stroma minden egyes sejtes eleme és alapállománya is aktív résztvevő a daganat kialakulásában és progressziójában. A kezdetben védőszerepet is játszó stromát a daganatsejtek gyorsan saját szolgálatukba állítják. Gyakorlatilag nincs olyan stromalis komponens, amely ne befolyásolná a rosszindulatú daganatok viselkedését. Ez lehet a daganatsejtek proliferációjának, inváziójának serkentése a stroma merevségének növelésével, energiatermelés a tumorsejtek számára, citokinek, növekedési faktorok előállítása és prezentációja, a daganatok vérellátása. Ez a felismerés vezetett új típusú, a daganatos neostroma komponenseinek gátlását célzó terápiák tervezéséhez. Ezek közül a legsikeresebb az immun- és az angiogenezist gátló terápia, de számos más target gátlására is folyamatos próbálkozások tanúi lehetünk.
Az áttétes colorectalis rák molekuláris altípusai és a terápiás döntések fejlődése
A colorectalis ráknak (CRC) klinikailag igen jelentős molekuláris heterogenitása van, amely különböző szinteken jelentkezik: a genomikában, az epigenomikában, a transzkripcióban és a mikrokörnyezetben. A karcinogenezis során szerzett genomikus történések hajtják („drive”) áttétes helyzetben a rák progresszióját. Például a KRAS- és az NRAS-mutációk jelzik azokat a daganatsejt-populációkat, amelyek refrakterek az EGFR monoklonális antitestekre, a BRAFV600E-mutációt hordozók viszont rosszabb kimenetelre számíthatnak a standard kezelések és a kombinált célzott kezelések mellett, míg a HER2-amplifi káció arra utal, hogy a daganat különlegesen érzékeny egy kettős HER2-blokáddal szemben. A többszörös, ritka géneltérések által hajtott EGFR monoklonális antitestek elleni rezisztencia jelentős átfedésben van a primer, valamint a szerzett rezisztencia mechanizmusában a klónszelekciós folyamat során. Ebben a tekintetben refrakter esetekben a keringő tumor-DNS szekvenciális vizsgálata vezethet gyógyszerek kifejlesztéséhez. A ritka kinázfúziós események és a DNS-károsodás utáni repair-ben részt vevő gének komplex eltéréseit is leírták, amelyek a célzott kezelések targetjei lehetnek. Másrészt a transzkripció szubtípusai és a jelátviteli utak aktivációs jelei szintén prognosztikai és potenciálisan prediktív értékkel bírnak áttétes colorectalis rákban. Ezek a jelek a stromalis sejtek és az immunkörnyezeti sejtek, valamint a daganatsejtek közötti interakciókat jelzik. Például a mikroszatellita-instabilitást mutató (MSI) vagy a POLE ultramutáns CRC-daganatsejtek különlegesen érzékenyek az immunellenőrzőpont-gátlókra, míg az olyan mesenchymalis fenotípusú daganatok, amelyeket az immunszuppresszív molekulák aktivációja jellemez, jó tárgyai lehetnek egy új immunterápiás kombináció kialakítására. Ebben a cikkben átnézzük az áttétes CRC-ben kimutatott, célzott terápiára alkalmas onkogéneltéréseket és -szignatúrákat, valamint tárgyaljuk az új molekuláris diagnosztikus próbák klinikai alkalmazásának lehetőségeit.
EMT (epithelialis-mesenchymalis átmenet) – CSC (daganatos őssejtek)
A daganatellenes kezelés hatékonysága rendszerint korlátozott a gyógyszerekkel szembeni rezisztencia miatt. A szerzett rezisztencia egyik fontos oka az intratumoralis heterogenitás, ami a daganatsejtek fenotípusa közötti változatosságot jelenti egy tumoron belül. Ez a heterogenitás a genotípust érinti elsősorban. A daganatos őssejtek (cancer stem cell, CSC) a koncepció szerint képesek meghatározni a daganat progresszióját, a klinikai onkológia legnagyobb kihívásaként metasztázisok létrejöttét. Hogy ez kialakuljon, a tapasztalatok szerint hámeredetű daganatoknál az epithelialis karaktert mesenchymalisnak kell felváltania (epithelial-mesenchymal transition), ha nem is teljesen. A CSC fenotípusához tartozik, a normális szöveti őssejtekhez hasonlóan. a szerekkel szembeni rezisztencia, illetve a károsításokat követő regeneráció. Ezeknek a tulajdonságoknak a szabályozó mechanizmusa még alig ismert, de minden bizonnyal ebben genetikai és epigenetikai tényezők egyaránt szerepet játszanak. Ha ezeket terápiás célpontként megismerjük, talán a leghatékonyabb kezelési stratégia birtokába juthatunk.
Sejtciklus mint terápiás célpont – CDK4/6-gátlás
A sejt egyik legfontosabb döntése az, hogy életben maradjon-e vagy sem, és ha igen, akkor osztódjon/proliferáljon-e vagy differenciálódjon a neki megfelelő funkció(k) ellátására, esetleg átmenetileg nyugalomba vonuljon-e. Ezek a döntések programok szerint, igen szabályozottan történnek, külső vagy belső molekuláris jelek hatására. A daganatos sejtekben ez a szabályozás romlik el, előtérbe kerül a sejtek szaporodása, amelynek „menetrendje” hasonlít a normális sejtekéhez. Az osztódáshoz vezető eseménysor a sejtciklus, amelynek szabályozásában pozitív és negatív, serkentő és gátló tényezők egyaránt szerepelnek. A sejtciklus egyik, ha nem a legfontosabb ellenőrző pontja, ahol eldől, hogy a sejt folytassa-e a további lépéseket egészen az osztódásig, a leánysejtek keletkezéséig, az a G1/S határ. Ennek a határnak a kulcsszereplője a ciklinD-CDK4/6-RB1 jelút. Jogosan merült fel, hogy ha a daganatsejtekben is hasonló a menetrend, akkor proliferációjukat a CDK4/6 komplex gátlásával meg lehetne akadályozni. Kezdetben olyan szerekkel kísérleteztek, amelyek nem voltak specifikusak, a gátlás az összes komplexre irányult. Ezek a szerek alkalmatlannak bizonyultak, főleg a toxicitásuk miatt. Lényegében ennek tanulságaként jelentek meg a szelektív CDK4/6-gátlók is, biztató klinikai eredményekkel. Jelenleg három olyan szert ismerünk, amelyeket a daganatok kezelésében a klinikai vizsgálatok alapján fel tudunk használni: palbociclib, abemaciclib és ribociclib. A legtöbb adat a palbociclibbel és az emlőrák kezelésével kapcsolatban gyűlt össze, főleg a gátlók és a hormonterápia kombinációjáról. A gátlók hatását sok daganattípusban (pl. liposarcoma, köpenysejtes lymphoma, melanoma, teratomák, veserák, petefészekrák, tüdőrák) vizsgálják. Ugyanez vonatkozik a különböző kombinációkra is. A CDK4/6-gátlók hatása citosztatikus jellegű, a leggyakoribb mellékhatás a neutropenia, mely a tapasztalatok szerint általában jól kezelhető.
1.
2.
3.
4.
Ideggyógyászati Szemle Proceedings
Egészségügyi szakmai irányelv az akut ischaemiás stroke diagnosztikájáról és kezeléséről5.
1.
2.
Klinikai Onkológia
A rosszindulatú daganatok fenotípusának plaszticitása és az immunogén mimikri3.
Klinikai Onkológia
A szarkopénia mérése komputertomográfiával és jelentősége az onkológiai betegeknél4.
5.